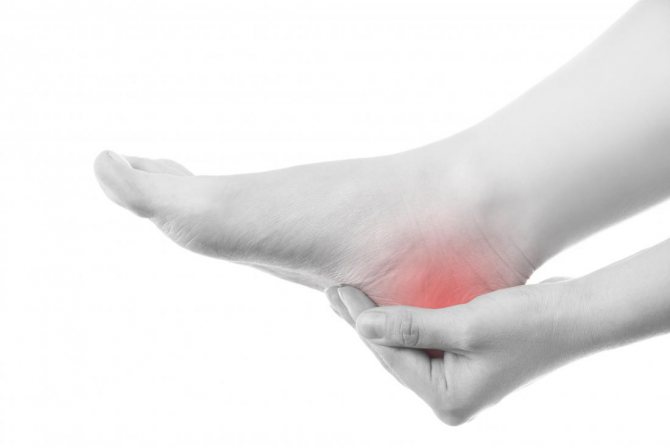
Рак пятки – это опухолевое образование в пяточной кости, возникшее, поскольку ткани подверглись злокачественной трансформации.
Риск заболевания выше, если пациент повреждал пяточную кость раньше. К примеру, перелом, воспаление – любое травматическое воздействие на костную ткань. Но предшествующие повреждения важны, если это первичное раковое образование в организме.
Злокачественная опухоль может быть метастазом, вторичным раковым образованием. Это происходит, если трансформированные клетки из первичного очага заболевания попали в кровоток или лимфу, и, оказавшись в стопе, спровоцировали развитие рака в пяточной кости.
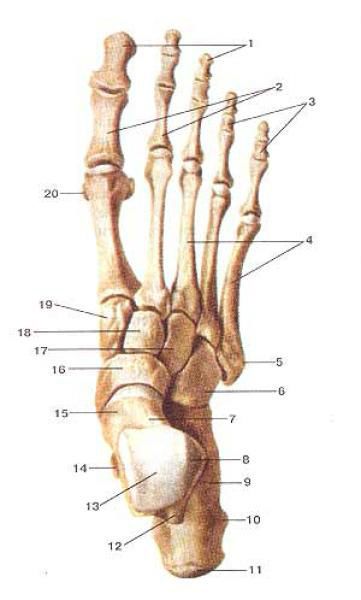
Анатомия
Кость пятки соединена с другими костями. Так, анатомия пяточной кости определяет ее расположение под таранной костью. Данную кость с пяточной соединяет пяточный короткий отросток. Сзади пяточная кость имеет мощный бугор, от которого отходят медиальный и латеральный отростки по поверхности подошвы.
Перелом кости
Получить перелом пяточной кости можно, если упасть или неудачно прыгнуть на стопы с большой высоты. На последнем месте среди причин возникновения травмы стоят ДТП и просто травмы.
Специфические симптомы
Дальнейшие симптомы болезни узнаваемы. Онкология распространяется на близлежащие области, это приводит к расширению пространства отёка: он захватывает не только пятку, но и голеностоп. Нога сильнее беспокоит пациента в ночное время, это ведёт к нарушению сна.
На этой стадии опухоль выглядит характерно:
- Злокачественное образование плотно прикреплено к близлежащим тканям, поэтому оно неподвижно.
- У него нет чёткой границы, оно слито с пяткой.
- Оно плотное, при пальпации не прощупываются жидкие элементы.
- При нажатии на неё боль не становится сильнее.
- Кожа пятки становится красной.
- Пятка становится куда теплее, чем остальная часть ноги – повышается местная температура тела.
Дальнейшее развитие
Если опухоль продолжает развиваться, постепенно перестают функционировать ближайшие к очагу воспаления мышцы. Суставы теряют мобильность, формируется контрактура – состояние, когда конечности не получается полностью согнуть или разогнуть. И тогда пациент вынужден находиться в одной позе, чтобы уменьшить боль.
Если болезнь сопряжена с инфекционным воспалением, у пациента проявляется слабость, заметное уменьшение веса, повышение температуры тела – типичные признаки воспаления.
Стоит учитывать, что злокачественный клеточный атипизм распространяется быстро, образовывая метастазы: видоизмененные клетки, попавшие в кровоток или лимфатические сосуды, оказываются в других частях тела, провоцируя развитие новых очагов. Вероятность возникновения метастазов велика, если речь идёт о раке пятки.
Шпора
Шпора на пятке, или плантарный фасциит, – костный выступ, который локализуется на пяточной кости. Все шпоры костей выглядят в виде крючка или шипа, выступающего в сторону пальцев стопы. Размер шпоры, как правило, не превышает 1 сантиметра.
Заболеванию подвержены люди преклонного возраста. Повлиять на развитие шпоры могут такие факторы: наличие лишнего веса; нарушение осанки; суставные болезни; позвоночные заболевания; систематическая нагрузка на конечности; ношение неправильной обуви; сахарный диабет; плоскостопие.
В половине случаев такого заболевания боль не возникает. При этом можно обойтись медикаментозным лечением. Синдром боли может проявляться в утреннее время, когда человек делает первые шаги, а исчезает после того, как человек «расходится». Усиление синдрома отмечается в период после физических нагрузок, а также наблюдается при ходьбе.
Лечение нароста на кости заключается в принятии нестероидных лекарств, проведении физиотерапии и гимнастики.
Диагностика
При подозрении, что у пациента рак, первичный осмотр включает визуальную оценку повреждённого участка. Выявляются такие симптомы, как покраснение и отёк пятки. С помощью пальпации получится понять, насколько предполагаемое повреждение мешает двигательной активности.
Дальнейшая диагностика происходит с помощью современных методов выявления раковых клеток в организме:
- На рентгене злокачественное образование выглядит как светлая область с нечёткими контурами, находящаяся в месте, где не должно быть уплотнений.
- Сканирование костей – сцинтиграфия – покажет, подверглась ли малигнизации костная ткань.
- Биопсия – анализ забранных из организма клеток – выявит, есть ли раковые клетки в этом месте.
- На МРТ и КТ становятся видны вторичные раковые образования (метастазы). По снимкам точно определяют структуру и размер вторичных опухолей, характер взаимодействия метастазов с ближайшими тканями.
- Для получения точных данных о ходе развития заболевания делается гистологический анализ.
Диагностика саркомы нижних конечностей
При первичном обращении врач, в первую очередь, визуально исследует место предполагаемой опухоли. Спрашивает про боль в хрящах пятки, голени, колена и тазобедренного сустава. Внимательно исследует мягкие ткани ноги. И далее предлагает пройти следующие процедуры для постановки точного диагноза.
| Метод | Как проходит диагностика |
| Анализ крови. | В крови каждого онкобольного человека можно обнаружить специальные белки – онкомаркеры, которые свидетельствуют о наличии опухоли. |
| Рентген. | С помощью него специалист делает выводы о состоянии костной и прилегающей к ней мышечной тканях организма. |
| Компьютерная и магнитно-резонансная томография. | С помощью этих методов на снимках на цифровом носителе можно разглядеть локализацию, размеры и форму опухоли в костной или мышечной ткани. |
| Биопсия. | Производится хирургическим путём: происходит забор тканей в месте опухоли. Далее в лабораториях определяют наличие заболевания, стадию рака и его тканевую принадлежность (костная или мышечная). |
Рак мягких тканей ног. Он может поражать мышечную, кровеносную или жировую ткани. Метастазы могут проникать во все внутренние органы человека.
Саркома мышечной ткани. Такие раковые опухоли можно диагностировать визуально. В месте их образования виден отёк или «выпячивание» ткани. Также на снимках могут быть видны метастазы. При ходьбе онкобольной испытывает ноющую боль в месте опухоли.
Поражение жировых тканей. Чаще всего возникает в тканях бедра или колена. Является очень опасным, так как на первых трёх стадиях не сопровождается болевым синдромом и поэтому часто является незамеченным. Внешне виден только отёк.
Рак суставов и их тканей. Чаще всего поражает мужчин. На месте опухоли возникает отёк. Требует срочного хирургического вмешательства, так как высок уровень образования большого количества метастаз и ампутации пятки, голени или другого участка пораженной ноги.
Самый точный и наиболее используемый метод диагностики раковых опухолей – биопсия.
https://youtu.be/03wFBc37yuc
Основные причины болезненных ощущений
Также можете почитать:
Причины боль в стопе при ходьбе
Существует много причин боли в пятках, поэтому чтобы разобраться, что именно случилось с вашей пяткой, придется обратиться за врачебной помощью. В первую очередь врач исключит травматическое повреждение, потом боль в пятке, которая возникла из-за физического переутомления (длительное пребывание в вертикальном положении, ходьба, ношение неудобной обуви и пр.).
Если вышеуказанные причины боли в пятке исключены, а симптомы все равно существуют, то стоит предположить, что проблема вызвана неким заболеванием. Остается выяснить – каким именно. Для этого врач назначит вам целый ряд важных лабораторных и инструментальных обследований, чтобы подобрать необходимое лечение.
Ниже мы рассмотрим самые частые причины боли в пятке.
Плантарный фасциит
Наверное, все слышали о пяточной шпоре, но мало кто знает, что такое плантарный фасциит. Для начала нужно уточнить, что это одно и то же. Как правило, пяточная шпора является последствием воспаления подошвенного апоневроза (плантарного фасциита). Именно данная патология в большинстве случаев вызывает боль в пятке.
Подошвенный апоневроз – это плотная и очень прочная соединительнотканная структура, которая начинается от бугра пяточной кости и крепится к головкам плюсневых костей. Функция этого образования очень важная – оно поддерживает свод стопы и ее форму.
Плантарный фасциит и пяточная шпора – самая частая причина боли в пятках
Если человек находится в вертикальном положении, то на плантарный апоневроз действует большая сила. В норме в месте прикрепления апоневроза к пятке постоянно развиваются микроразрывы отдельных соединительнотканных волокон, но организм быстро справляется с этим без развития воспаления во время отдыха.
Если физические нагрузки на пятку чрезмерны и апоневроз не успевает возобновить свою целостность, то развивается асептическое воспаление, которое и называется плантарный фасциит, который обязательно сопровождается болью в пятке.
Если воспаление существует длительное время (больной не обращается за медицинской помощью, а терпит болезненные ощущения в пятке), то пораженный участок кальцифицируется и развивается пяточная шпора, которая на рентгенограмме выглядит как костный нарост на пятке.
Причин развития пяточной шпоры существует несколько:
- длительное пребывание в вертикальном положении;
- неудобная обувь;
- плоскостопие и другие нарушения в структуре опорно-двигательного аппарата;
- постоянное микротравмирование подошвенной фасции;
- дегенеративно-дистрофические изменения тканей;
- истончение подкожно-жировой клетчатки.
Основным признаком плантарного фасциита является боль в пятке во время нагрузки на нее, особенно боль усиливается при переносе веса на больную ногу, сразу после сна (при первых шагах), также возникает боль в пятке при наклоне тела вперед.
Сахарный диабет
Сахарный диабет опасен своими осложнениями – ангиопатиями (поражение сосудов) и нейропатиями (поражения нервных волокон). Именно это и является причиной боли в пятках. Болезненные ощущения имеют характер жгучих, которые беспокоят человека в покое и при нагрузке, также возникает боль при наклоне.
Болезненность в пятках часто сопровождается снижением чувствительности ног, периодическими парестезиями, частыми грибковыми поражениями, трофическими изменениями кожи стоп (сухость, шелушение, пигментные пятна, язвы).
Трофические изменения пяток могут свидетельствовать о развитии сахарного диабета
Очень часто бывает так, что именно боль в пятках заставляет пациента обратиться за медицинской помощью и только потом у него диагностируют сахарный диабет.
Ревматологические заболевания
Это большая группа патологий, которые могут стать причиной боли в пятках. Если пяточная область опухла и болит, то необходимо сходить на прием к врачу-ревматологу, скорее всего, у вас артрит или другое заболевание соединительной ткани.
Среди ревматологической патологии боль в пятках могут вызвать:
- ревматоидный артрит;
- реактивный артрит;
- болезнь Бехтерева;
- красная волчанка;
- склеродермия;
- дерматомиозит;
- системные васкулиты.
Хотя боль в пятках и не типичный симптом для ревматологической патологии, но если присутствуют другие признаки данных заболеваний, то необходимо пройти обследование.
Травмы
Нельзя забывать и о такой причине боли в пятках, как травмы. Иногда человек и не обращает внимания на сам факт травмирования, ведь считает его пустяком (прыжок на ногу, интенсивная ходьба, танцы и пр.). В этот момент в пяточной кости может образоваться трещина, которая и станет причиной хронической боли, если не снизить нагрузку на ногу.
Остеопороз
Остеопороз – частый спутник людей преклонного возраста. Как известно, снижение минерализации скелета – это системный процесс и затрагивает все костные образования в теле человека, в том числе и пяточной кости, из-за чего возникает хронический пяточный болевой синдром. Также боль в пятке при остеопорозе может возникать из-за повышенной нагрузки на пятки вследствие снижения высоты позвонков и неправильного распределения массы тела.
Интересное видео про остеопороз:
https://youtu.be/lKH2M5N38CQ
Какой бы ни была причина пяточной боли, в каждом случае она приносит массу неудобств и страданий человеку. Потому, чтобы быстро и эффективно избавиться от проблемы, необходимо определить причину болевого синдрома, в чем вам поможет врач.
Сколько заживает разрыв связок голеностопного сустава?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Голеностопный сустав выполняет важную роль в способности человека к передвижению. Ходьба, бег и прыжки возможны только благодаря его нормальному функционированию.
Вместе с тем, это сочленение очень часто подвергается разного рода травмам, что связано с интенсивными нагрузками и повышенной двигательной активностью человека.
Согласно статистике, большая часть повреждений голеностопа приходится на разрыв его связок. Именно с этим диагнозом частенько имеют дело травматологи и пациенты травмпунктов. Поэтому вопрос о том, сколько заживает разрыв связок голеностопного сустава, врачи слышат практически ежедневно.
Почему возникает проблема?
Разрыв связок на голеностопе происходит в результате сильного смещения стопы относительно берцовых костей. В это время связки, удерживающие сустав, очень сильно растягиваются, что приводит к их механическому повреждению, а именно появлению надрывов.
Чаще всего подобные травмы диагностируются у спортсменов, которые занимаются бегом, футболом, атлетикой, а также людей, ведущих активный образ жизни.
Признаки разрыва связок голеностопного сустава определяются у людей, получивших травмы нижней конечности в быту, которые сопровождались подворачиванием ноги. Менее распространенный вариант развития повреждения – травма сочленения, нанесенная тупым предметом с нарушением целостности связок.
Подробнее о причинах разрыва связок голеностопа — смотрите в видео:
Наряду с основными причинами возникновения надрывов специалисты выделяют несколько факторов, способствующих получению этих травм, среди которых:
- ожирение;
- врожденные дефекты сустава;
- ношение неудобной обуви, высокие каблуки, деформация стопы;
- возрастные нарушения структуры элементов опорно-двигательной сферы;
- нарушение нормального обмена веществ в организме, которое приводит к скоплению в суставе солей и потере связками необходимой эластичности;
- множественные травмы сочленения.
Возможно
Артрит голеностопного сустава: симптомы и лечение, причины, виды, фото
Ограничение подвижности стопы, сильные, пронизывающие или тупые давящие боли, отек — ведущие симптомы артрита голеностопного сустава. Патология развивается из-за чрезмерных физических нагрузок, малоподвижного образа жизни, расстройства работы иммунной системы. Заболевание 1-2 степени тяжести хорошо поддается консервативной терапии. А при обширном поражении хрящей, костей голеностопа требуется хирургическое вмешательство.
Общее описание болезни
Артритом голеностопного сустава называется воспалительно-деструктивная патология, поражающая костные и хрящевые структуры. По мере прогрессирования заболевания повреждаются мышцы, связки, сухожилия, чувствительные нервные окончания.
Чаще всего патология различного происхождения выявляется у мужчин старше 40 лет. Но в группу риска входят также женщины, страдающие от хронических заболеваний, особенно при наступлении естественной менопаузы.
Классификация артрита голеностопного сустава
Термин «артрит» объединяет обширную группу воспалительных поражений голеностопного сустава, провоцирующих его деформацию. От происхождения патологии, формы ее течения зависит терапевтическая тактика. Артриты голеностопа классифицируются следующим образом:
- острые, проявляющиеся выраженной симптоматикой, или хронические, вялотекущие;
- первичные, развивающиеся при прямом поражении сочленения, и вторичные, спровоцированные внесуставными патологиями;
- инфекционным неспецифическим, вызванным внедрением стафилококков, стрептококков, кишечной палочки, или специфическим, возникшим на фоне туберкулеза, сифилиса, бруцеллеза;
- гнойным, опасным тяжелейшими осложнениями, или асептическим — реактивным, ревматоидным, подагрическим, псориатическим.
Артрит может поражать только один сустав (моноартрит) или сразу несколько (олигоартрит, полиартрит). Воспаление бывает односторонним, например, при травме или инфекции, двусторонним, выявляющимся при системной патологии, мигрирующим при подагре.
Причины появления патологии
Причины развития артрита голеностопа разнообразны и многочисленны. В роли провоцирующих факторов часто выступают ожирение, курение, злоупотребление алкоголем, несвоевременное лечение респираторных, желудочно-кишечных, урогенитальных инфекций.
| Вид артрита голеностопного сустава | Причины развития воспалительного процесса |
| Ревматоидный, ювенильный (детский) | Нарушение функционирования иммунной системы, вырабатывающей антитела для атаки на клетки синовиальных оболочек, других суставных структур |
| Реактивный | Повышенная иммунная реакция на антигены инфекционных агентов бактериального, вирусного, грибкового происхождения |
| Подагрический | Расстройство регуляции синтеза пуринов, раздражение суставных структур отложившимися в них кристаллами солей мочевой кислоты |
| Псориатический | Наследственная предрасположенность, неадекватная реакция иммунной системы на проникновение в организм инфекционных возбудителей |
| Инфекционный | Внедрение в полость голеностора болезнетворных бактерий, вирусов, грибков из первичных или вторичных воспалительных очагов |
| Гнойный | Проникающие ранения голеностопа, попадание гноеродной инфекции |
| Посттравматический | Повреждение хрящевых, костных тканей, полные или частичные разрывы мышц, связок, сухожилий |
Признаки заболевания
Острый артрит клинически проявляется сильными болями, отечностью, скованностью движений. Кожа в области голеностопа краснеет, припухает, становится горячей на ощупь.
Течение инфекционного артрита часто сопровождают симптомы общей интоксикации организма продуктами жизнедеятельности бактерий:
- повышение общей температуры тела;
- озноб, лихорадочное состояние;
- повышенное потоотделение;
- головные боли, головокружения;
- диспепсические расстройства у детей и ослабленных больных.
На этапе ремиссии хронический артрит почти не проявляется клинически. Изредка возникают дискомфортные ощущения при перемене погоды или переохлаждении. А при рецидивах отмечаются острые боли в стопе, ограничение подвижности, отек.
Методы диагностики
Основаниями для выставления первичного диагноза становятся внешний осмотр пациента, его жалобы, данные анализа. Врач проводит ряд функциональных тестов для определения мышечной силы, чувствительности, объема движений в стопе. Для подтверждения диагноза назначаются инструментальные исследования:
- рентгенография для оценки деструкции костных структур, обнаружения сформировавшихся наростов (остеофитов);
- МРТ, КТ для детального изучения состояния хрящей, кровеносных сосудов, мышц, связочно-сухожильного аппарата;
- артроскопия с одновременным забором синовиальной жидкости.
Биохимическое исследование крови проводится для установления уровня ревматоидного фактора, антинуклеарных антител, С-реактивного белка. Биологические образцы также высеваются в питательные среды для выявления вида инфекционных возбудителей и их чувствительности к препаратам.
Как лечить заболевание
При выборе методов лечения врач учитывает вид артрита и форму его течения, степень поражения тканей, количество развившихся осложнений, выраженность и характер клинических проявлений.
Медикаментозная терапия
Терапия артритов всегда начинается с применения фармакологических препаратов. Используются различные лекарственные средства — инъекционные растворы, таблетки, мази, пластыри, ректальные суппозитории.
Таблетки
Препараты в виде таблеток назначаются пациентам для устранения симптоматики средней выраженности. Эта лекарственная форма удобна для применения, отличается быстрым проявлением терапевтического действия. В виде таблеток обычно используются средства для подавления активности иммунной системы (иммуносупрессоры), базисные препараты. Чаще всего в лечебные схемы при любом виде артрита включаются такие медикаменты:
- нестероидные противовоспалительные средства (НПВС) — Мелоксикам, Целекоксиб, Эторикоксиб, Найз, Нурофен, Диклофенак;
- миорелаксанты — Сирдалуд, Баклосан, Мидокалм;
- хондропротекторы — Артра, Терафлекс, Структум.
Препараты в таблетках не применяются при тяжелых заболеваниях желудочно-кишечного тракта, например, гиперацидных или эрозивных гастритах.
Мази
Для купирования слабовыраженных болей, характерных для ремиссии, в терапевтические схемы включаются наружные средства с НПВС. Гели, мази, кремы, бальзамы оказывают сразу противовоспалительное, обезболивающее, антипиритическое и противоотечное действие. Какие средства может назначить врач:
- Вольтарен;
- Артрозилен;
- Финалгель;
- Кеторол;
- Нимесулид;
- Ибупрофен;
- Фастум.
Наружные средства иногда применяются при остром или подостром течении артрита голеностопа для уменьшения доз таблеток и инъекций, негативно влияющих на внутренние органы.
Уколы
При острых болях нередко применяются лекарственные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон) и анестетиками (Лидокаин, Тримекаин). В форме растворов для внутримышечного или внутривенного введения используются препараты следующих клинико-фармакологических групп:
- НПВС — Ортофен, Мовалис, Ксефокам;
- средства с витаминами группы B — Мильгамма, Комбилипен;
- миорелаксанты — Мидокалм с Лидокаином;
- препараты для улучшения кровообращения — Трентал, Эуфиллин, Никотиновая кислота.
На этапе реабилитации могут быть назначены внутрисуставные инъекции хондропротекторов. Это Алфлутоп, Румалон, Хондрогард, Дона.
Диетотерапия
Пациентам с артритом голеностопного сустава диетологи рекомендуют ограничить в рационе или полностью исключить из него продукты с высоким содержанием жиров и простых углеводов — кондитерские изделия, полуфабрикаты, мясо жирных сортов.
При подагрическом артрите диета становится одним из основных методов лечения. Больным запрещено употреблять щавель, шпинат, редис, любой алкоголь, наваристые рыбные и мясные бульоны.
Гимнастика и массаж
В терапии артрита голеностопа используется лечебная физкультура и гимнастика, классический, точечный, сегментарный, вакуумный аппаратный или ручной массаж.
Ежедневные тренировки и оздоравливающие процедуры способствуют укреплению мышц, ускорению восстановления тканей за счет улучшения их кровоснабжения кислородом и питательными веществами.
Народные методы и рецепты
Народные средства можно использовать с разрешения врача и только после проведения основного лечения. Чаще всего применяются общетонизирующие чаи. Для их приготовления в термос всыпают по чайной ложке сухих трав девясила, зверобоя, календулы, заливают 2 стаканами кипятка. Через час остужают, процеживают, принимают по 100 мл 3 раза в день после еды.
Физиопроцедуры
Для устранения выраженных болей пациенту назначаются до 10 сеансов электрофореза или ультрафонофореза с гормональными средствами, анестетиками, НПВС. На этапе ремиссии для восстановления мягких, хрящевых, костных тканей используются магнитотерапия, лазеротерапия, ударно-волновая терапия, гальванические токи. Хорошо зарекомендовали себя в терапии артрита аппликации с озокеритом или парафином, бальнеолечение.
Причины повреждений кости
Косточка пятки является достаточно прочной. Основными причинами травм являются падения с большой высоты с упором на стопу. В этом случае диагностируют:
- перелом;
- вывих;
- ушиб.
Боли в области пятки являются симптомами разных заболеваний, но их происхождение часто списывают на усталость ног, неправильно подобранную обувь. Это приводит к выявлению болезни на поздней стадии, что усложняет лечение и реабилитацию.
К распространенным причинам повреждения пятки относятся:
- получение травм в автокатастрофах;
- остеопороз;
- неправильное внутриутробное развитие, повлекшее за собой патологии костей стопы;
- пяточная шпора.