Здесь вы узнаете:
- Причины появления подагрического артрита
- Симптомы подагры голеностопного сустава
- Чем лечить подагру голеностопа
- Профилактика заболевания
Среди разных видов заболеваний суставов, врачи выделяют подагрический артрит голеностопного сустава, который встречается редко, но требует длительного лечения. В категории риска находятся мужчины возрастной категории старше 40 лет и женщины в постклимактерическом периоде. Поэтому каждый должен знать о причинах, признаках и методах лечения подагрического артрита.
Лечение подагрического артрита голеностопного сустава
Подагра является не менее распространенной болезнью, чем другие разновидности артрита. Описать ее можно в виде процесса, который приводит к отложению мочекислых солей в разных частях тела — костях, суставах, сухожилиях и пр. Наиболее частой причиной появления подагрического артрита является нарушение обмена веществ. В результате развития подагрического артрита страдают ткани и органы, но наибольшее неудобство болезнь приносит из-за острых приступов, которые в основном возникают ночью. При длительном отсутствии надлежащего лечения наблюдается деформация пораженной области.
Во время развития подагрического артрита в крови увеличивается уровень мочевой кислоты и пуриновых соединений. Если они начинают скапливаться в сухожилиях, суставах, почках, то трансформируются в кристаллы уратов. Характерным симптомом подагрического артрита является образование маленьких узелков до 1 см в диаметре. Новообразования из солей принято именовать уратами, а капсулы, которые возникли при непосредственном участии соединительной ткани — тофусами.
https://youtu.be/ICNwiPLLKn4
Симптоматика
Первые симптомы возникают резко и быстро проходят. Болеющий ощущает острую боль в пораженном суставе, которая может возникнуть внезапно ночью или после вышеперечисленных неблагоприятных факторов (застолья, физических нагрузок, переохлаждения).
Воспалительный процесс может затрагивать как один сустав, так и множественные, например, голеностопный и рядом расположенные мелкие. Малейшее движение пораженной конечностью усугубляет все симптомы. Следующий приступ может возникнуть через несколько дней, недель или даже месяцев.
В дальнейшем все симптомы будут возникать все чаще и чаще. Боль будет сопровождаться отечностью, покраснением воспаленного места, скованностью, местным повышением температуры. Длительность приступов тоже увеличивается. Чем запущеннее болезнь, тем более длительными и частыми они будут.
Причины подагрического артрита
Хотя о подагрическом артрозе голеностопного сустава известно достаточно давно, на сегодняшний день специалисты не располагают информацией обо всех возможных факторах, которые могут провоцировать развитие этого заболевания. В чем нет никаких сомнений у ученых, в большинстве своем риск развития артрита повышает генетическая предрасположенность. Наибольшее количество больных подагрой встречается среди мужчин.
Имеются сведения, что неправильный обмен веществ может повысить вероятность возникновения подагрического артроза голеностопного сустава. Скажем, если человек слишком много употребляет мясных продуктов, то это может привести к обострению подагры. Специалистами выделяется группа факторов, которые благоприятствуют возникновению подагрического артрита голеностопного сустава:
- генетическая предрасположенность;
- бесконтрольное потребление спиртного;
- избыточный вес, низкий уровень физической активности;
- прием отдельных препаратов;
- заболевания почек, гипертония;
- переедание;
- переохлаждение.
Если у человека уже имеются определенные болезни, то подагра может возникать повторно. К группе риска принято относить людей, которые проходили курс химиотерапии для уничтожения злокачественных новообразований. В этом случае вследствие массивного распада клеток происходит нарушение метаболического процесса, а это создает опасность развития подагрического артрита голеностопного сустава.
Причины появления подагрического артрита
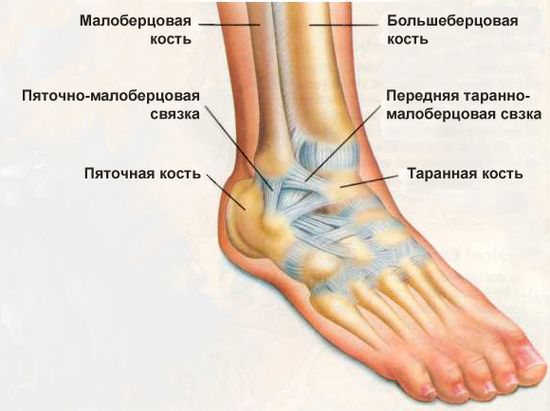
Врачи выделяют несколько типов подагрического артрита:
- почечный;
- метаболический;
- смешанный.
Почечный подагрический артрит возникает при невропатической недостаточности. Это значит, что обменные процессы в организме проходят нормально и количество синтезированной мочевины не превышает норму, но в силу почечной недостаточности, она не может полностью вывестись из организма и накапливается в виде тофусов на костных поверхностях, хрящах и мышцах.
Метаболический артрит возникает на фоне острых нарушений обмена веществ, особенно пуринов. При данном типе патологии в организме выделяется мочевой кислоты больше чем почки в состоянии вывести.
При многих заболеваниях (сахарный диабет, почечная недостаточность, онкологические новообразования) может возникать смешанный тип подагры, когда синтезируется много мочевины, а выводится мало.
Больше всего на процессы образования мочевины в организме пациента влияет качество потребляемой пищи. Так, жирные сорта мяса, рыбы, копчения, консервы, бобовые, шоколад, кофе и алкоголь в разы увеличивают количество синтезированной мочевины. А судя по перечню продуктов, практически все они присутствуют на праздничных столах. Именно по этой причине в лечении подагры голеностопного сустава большую роль играет правильно подобранная диета, из которой полностью исключаются все вредные продукты.
Способствуют возникновению подагрического артрита голеностопного сустава:
- избыточная масса тела;
- малоподвижный образ жизни;
- эндокринная патология;
- метаболические нарушения;
- отягощенная генетика;
- частый прием мочегонных препаратов;
- алкоголизм.
Симптомы и период заболевания
Во время развития артроза голеностопного сустава страдают две основные системы организма — мочевыделительная и опорно-двигательная. Сначала у больных подагрой возникают жалобы на боли, которые обычно возникают каждые два-три месяца. На поражённом участке имеются признаки припухлости, а кожный покров со временем приобретает багровый оттенок. Когда проходит первый приступ, уже через 4 дня от симптомов болезней не остается следа. Но ситуация с тканями не меняется, и она продолжает разрушаться. Постепенно изменения происходят и с другими симптомами: боль становится сильнее, приступы появляются с меньшими интервалами.
По мере протекания подагрического артроза голеностопного сустава происходит повышение уровня концентрации уратов в почках. При избыточном количестве этих кристаллов возникает опасность развития почечной недостаточности и мочекаменной болезни.
Первый период заболевания
Острая форма артрита голеностопного сустава характеризуется длительным периодом протекания в скрытой форме. В течение этого периода отсутствуют симптомы, указывающие на повышенный уровень концентрации мочевой кислоты в крови. Первое время болезнь заявляет о себе по ночам или рано утром: когда пациент пытается встать с постели, он ощущает неприятную боль.
Во время подагры частота возникновения неприятных ощущений с каждым разом увеличивается. Эти симптомы могут быть дополнены припухлостью сустава, покраснением кожи и лихорадкой.
Во время легкой формы артроза голеностопного сустава приступы могут длиться от 1 дня до 70 суток. В это время можно часто наблюдать спонтанное выздоровление человека. В периоды обострений человек не ощущает никаких симптомов, но по мере формирования подагрического артрита состояние пациента резко изменяется.
Второй период недуга
При переходе артроза голеностопного сустава на следующую ступень интервалы, между которыми возникают приступы, увеличиваются. У некоторых больных симптомы могут проявляться с периодичностью раз в год, а иногда раз в 10 лет. Но, невзирая на это, приступы носят интенсивный характер, указывая на системность поражения. Со временем болезнь распространяется на другие хрящи, прилегающие ткани и суставную сумку.
По мере дальнейшего развития подагрического артрита к первоначальным неприятным ощущениям добавляются симптомы мигрирующего типа. Это проявляется в виде таких признаков, как озноб, повышенная температура, слабость в теле, общее недомогание. У многих пациентов обнаруживают единичные безболезненные тофусы. Но в то же время встречаются среди пожилых женщин пациенты, у которых в результате приема препаратов-диуретиков тофусы образуются еще до появления подагрического артрита.
Третий период
На этой стадии хронический артрит подагрического типа проявляет себя в виде хруста при каждом движении, а также скованностью хряща, которую приходится ощущать и в состоянии покоя. Со временем любая нагрузка на суставы вызывает умеренные боли.
На этой стадии подагры ярко выражена тугоподвижность, которая становится все сильнее. Более отчетливо просматриваются признаки структурных изменений больного сустава. Вместе с тем периоды ремиссии длятся гораздо меньше, максимальная их продолжительность составляет один год.
Во время развития хронической формы подагры наблюдаются следующие признаки:
- увеличенное количество тофусов;
- поражение почек;
- мочекаменная болезнь.
Для этой стадии подагры характерно образование тофусов на различных частях тела — кистях, локтях, стопах, коленях и даже ушных раковинах. Если такой диагноз был поставлен женщинам, то у них тофусы обнаруживают в зоне узелков Гебердена. Иногда может присутствовать изъявление кожи над тофусами. В определенный момент они могут начать выделять содержимое, которое имеет вид белой пастообразной массы.
Симптомы заболевания
Подагра голеностопного сустава на фото выглядит так же, как и артрит этого сочленения. Точные симптомы зависят от локализации воспаления. При поражении пальцев стопы заметен выраженный отек. Если поражен сустав пяточной кости, отек практически незаметен внешне, но чувствуется при нагрузке на ноги.
Симптомы подагры голеностопного сустава и колен следующие:
- отек суставов;
- болевой синдром;
- нарушение подвижности;
- усиление боли после сна;
- повышение температуры кожи вокруг воспаленного сустава.
Как и при любом другом артрите, боль проходит спустя несколько часов после пробуждения. Человеку необходимо «расходиться», чтобы почувствовать облегчение.
Главный симптом подагрического артрита – это солевые отложения на суставах (тофусы), заметные под кожей.
Тофусы появляются при длительном течении заболевания. Они могут быть разного размера, безболезненны и не причиняют дискомфорта. На ранних стадиях подагры тофусы отличаются небольшим размером и проходят самостоятельно. С утра человек может обнаружить небольшие узелки, которые бесследно пройдут к середине дня.
Подагра голеностопного сустава поражает сочленение на двух ногах сразу. Боль в голеностопном суставе при подагре имеет ноющий оттенок на ранних стадиях болезни. В первое время она быстро проходит без лечения. По мере прогрессирования болезни болевой синдром становится сильнее. Спустя время ноющая боль мучает человека постоянно, усиливаясь утром. Для купирования болевого синдрома необходим прием обезболивающих средств.
При подагре голеностопного сустава достаточно быстро происходят изменения походки. Из-за особенностей нагрузки при ходьбе суставы на двух ногах поражаются неравномерно. В результате один сустав практически всегда воспаляется больше, а значит, нагрузка на второй сустав возрастает, и походка заметно меняется.
Традиционные способы лечения подагрического артрита
Лечение подагрического артрита требует много времени и сил, причем возлагать большие надежды только на лекарственные препараты не следует. Обязательно их нужно дополнять вспомогательными методами, что поможет ускорить процесс выздоровления.
В список рекомендуемых процедур для пациента включают ультрафиолетовое облучение хрящей, лечебную физкультуру, мягкий массаж, рефлексотерапию. При сочетании указанных методов избежать рецидива можно, если пересмотреть свой рацион.
Читать также: Артрит голеностопного
Для успешного излечения подагры необходимо обращаться к опытному специалисту. Наверняка вы услышите от него рекомендацию не применять аспирин и другие салицилаты. Эти препараты вредны для здоровья, поскольку обладают свойством задерживать мочевую кислоту в организме, тем самым делают неэффективными используемые противоподагрические лекарства.
Чем лечить подагру голеностопа
Подагрический артрит голеностопного сустава лечится консервативным путем. Общий принцип лечения направлен на:
- снижение уровня мочевины в организме;
- снятие боли и воспаления в патологическом очаге;
- восстановление подвижности сустава;
- предупреждение повторных обострений.
Чтобы добиться стойкой и выраженной ремиссии необходимо комплексно подходить к лечению, где помимо медикаментозной терапии, применяют физиотерапию, массаж, ЛФК, диетотерапию. Особое внимание следует уделить организации режиму пациента.
В период обострения больного с подагрическим артритом голеностопного сустава, для лечения и купирования острого приступа могут госпитализировать в стационар. В противном случае родные и близкие должны обеспечить пациенту уход и полный покой. На 3-4 дня больному рекомендован строгий постельный режим. Пораженную конечность иммобилизируют, помещают на валик и периодически прикладывают к ней пузырь со льдом или просто компресс с холодной водой.
Пищу рекомендуется готовить только в отварном виде, а принимать в полужидком и жидком состоянии. Во время приготовления категорически запрещается использовать жиры животного происхождения, а также соль и специи.
Особое внимание необходимо обратить на питьевой режим пациента, где большую часть суточной нормы (2,5 л) должна составлять щелочная минеральная вода. Рекомендуется также готовить фруктовые компоты, морсы, травяные чаи, которые способствуют выведению солей мочевины, а также способствуют ощелачиванию организма.
Медикаментозная терапия
Для купирования острой боли во время атаки подагрического артрита назначают:
- нестероидные противовоспалительные препараты последнего поколения: Найз, Нурофен, Ибупрофен, Целекоксиб, Мовалис, Диклофенак;
- при первых признаках подагры, необходимо начать пить по схеме препарат Колхицин, который помогает снизить уровень мочевины, вывести ее из организма и снять болевой синдром;
- препараты, снижающие уровень мочевины и способствующие ее выведению: Аллопуринол, Алломарон, Пробенецид;
- при неэффективности вышеперечисленных препаратов, возникает необходимость во внутрисуставном введении гормональных препаратов.
По поводу гормональных средств необходимо соблюдать особую осторожность, ведь эти препараты могут нарушать гормональный фон в организме пациента, а также угнетающе воздействовать на иммунную систему. Врачи называют гормональное лечение «терапией отчаяния» и назначают ее только в безысходных ситуациях и только короткими курсами.
Чтобы воздействовать на очаг воспаления не только изнутри организма, рекомендуется применять противовоспалительные мази для наружного применения. В период обострения хорошо снять боль и воспаление в суставе помогает компресс из димексида, который разводят с водой в соотношении 1:1.
Физиотерапевтические процедуры также помогут ускорить процессы выздоровления. Хорошо зарекомендовали себя аппликации озокерита, парафина, УВЧ-терапия, электрофорез, ультрафиолетовое облучение.
Народная медицина избавит от подагры
Многие пациенты прибегают к применению подручных средств и продуктов для лечения подагры. Некоторые рецепты действительно могут помочь устранить боль и воспаление, но применять их следует только после консультации с лечащим врачом.
Хорошо снимает боль мазь, приготовленная из сливочного масла и спирта, которые берутся в равной пропорции. Спирт добавляют к маслу, кипящему на водяной бане, и тщательно все перемешивают. После охлаждения мазь хранят в холодильнике и наносят на пораженный сустав 3-4 раза в день.
Отличным противовоспалительным и противоотечным средством, которое есть в холодильнике каждой хозяйки, является капустный лист. Свежий лист капусты промывают под проточной водой, слегка отбивают молотком для мяса и прикладывают к суставу, плотно обвязав его шерстяным шарфом.
Хорошо помогают теплые ванночки с морской солью и отваром противовоспалительных трав (ромашка, календула).
Медикаментозное лечение подагры
Официальная медицина использует особый подход к лечению подагрического артрита. Этот процесс разбивается на три последовательных этапа: купирование воспаления, уменьшение концентрации мочевой кислоты и поддержание ремиссии диетой. Прекрасные результаты в устранении болевых симптомов и воспаления показывает препарат колхицин. Для лучшего эффекта желательно принимать его одновременно с нестероидными противовоспалительными средствами.
Достаточно 2-3 дня принимать колхицин, чтобы полностью убрать приступы подагрического артрита. Но следует учитывать его высокую токсичность, поэтому курс лечения должен быть непродолжительным, и пациент должен регулярно наблюдаться у врача. Впоследствии, если в этом возникнет необходимость, пациенту назначают нестероидные обезболивающие препараты:
- напроксен ( алив);
- индометацин (индобене).
В тех случаях, когда состояние больного даже после назначения колхицина или НПВС осталось прежним, переходят к использованию гормональных препаратов. Принимать глюкокортикоидные гормоны можно в виде однократных инъекций или коротких курсов. Среди этих препаратов хорошо себя зарекомендовали бетаметазон и метилпреднизолон. Благодаря уникальному лечебному составу они могут достаточно быстро убрать основные симптомы болезни.
Как лечить подагрический артрит?
За многие десятилетия официальная медицина не придумала ничего нового в лечении подагры и подагрического артрита. Весь лечебный процесс все также состоит из двух этапов: снятия воспаления и поддерживающей противорецидивной терапии.
Когда происходит обострение или первичное возникновение подагрического артрита необходимо:
Введение препаратов нестероидного противовоспалительного происхождения. Наиболее эффективны при подагре индометацин, ибупрофен (имет, нурофен), мовалис, ревмоксикам. Хорошо использовать их ступенчатое назначение с поэтапным применением инъекционных форм с заменой на таблетированные;
Применение препарата колхицин – специфическое противовоспалительное средство при подагре;
Местное использование мазей на основе НПВП: индометацин, дип-рилиф, долобене, ремисид;
Примочки и компрессы на основе полуспиртового раствора или димексида в 25% концентрации;
Физиотерапевтические процедуры: парафин и другие тепловые процедуры, лазеротерапия, магнитолечение, ЛФК, массаж, гимнастика.
Лечение самого заболевания включает следующие составляющие:
Соблюдение диеты (нормализация пуринового обмена);
Применение медикаментозных средств, уменьшающих синтез уратов;
Устранение причин гиперурикемии.
Чтобы искоренить проблему напрочь, нужно воздействовать на её основу – избыток мочевой кислоты. Для этого назначаются:
Аллопуринол. Относится к препаратам, которые уменьшают выработку мочевой кислоты в организме. Его аналогом является зилорик;
Пробенецид. Способствует выведению с мочой избытка кристаллов мочевой кислоты, что уменьшает проявления подагры. К препаратам этой группы относятся сулфинпиразон, этебенецид, антуран;
Урикозим. Оказывает непосредственное разрушающее действия на уже имеющиеся кристаллы уратов в организме.
Аллопуринол (Аллупол, Пуринол, Ремид, Милурит), относящийся к препаратам первой группы, наиболее предпочтителен. Показаниями к его использованию являются высокая гиперурикемия (свыше 0,6 ммоль/л), частые острые приступы артрита, наличие тофусов, почечная недостаточность. Начальная доза составляет 300 мг/сутки. В случае неэффективности её увеличивают до 400–600 мг/сутки, а при достижении существенных результатов постепенно снижают. Поддерживающая доза составляет 100–300 мг/сутки в зависимости от уровня гиперурикемии.
Аллопуринол способствует ослаблению приступов и размягчению тофусов, нормализации показателей мочевой кислоты. В первую неделю его приема возможно небольшое обострение симптомов, поэтому на этом этапе терапии его комбинируют с противовоспалительными препаратами, низкими дозами колхицина или НПВП. Если приступ подагры возник впервые, и Аллопуринол никогда ранее не принимался, категорически нельзя начинать принимать его для уменьшения боли. Если приступ возник на фоне приема Аллопуринола, нужно продолжать его принимать в прежней дозировке. При лечении возможны аллергические реакции (кожная сыпь).
Препараты второй группы имеют меньшее значение в лечении подагрического артрита. Их не применяют при высоком содержании мочевой кислоты в крови, при нефропатии и почечной недостаточности. Сульфинпиразон принимают по 200–400 мг/сутки в 2 приема с большим количеством щелочной жидкости. Дополнительное противопоказание – язвенная болезнь желудка.
Пробенецид (производное бензойной кислоты) назначается по 1,5–2,0 г/сутки. Бензойная кислота содержится в клюкве, а также в бруснике и её листьях. Поэтому клюквенные и брусничные отвары и морсы очень полезны больным подагрой.
Препараты разных групп можно комбинировать между собой, однако, как сказано выше, при серьезной патологии почек урикозурические средства противопоказаны. Также их можно применять только после полного купирования приступа острого артрита, иначе можно спровоцировать еще одно обострение. Во время лечения лекарственными средствами данной группы суточное потребление воды должно быть не менее 2,5-3 литров.
Лечение длительное (от нескольких месяцев до нескольких лет), перерывы в лечении обычно приводят к рецидивам. При соблюдении всех врачебных рекомендаций состояние больных нормализуется в течение первого месяца. Рекомендуется осуществлять ежемесячный контроль уровня мочевой кислоты и в зависимости от результатов анализов корректировать дозировки препаратов. Основную терапию можно дополнять физиотерапией, массажем, ЛФК.
Диетотерапия при подагрическом артрите голеностопного сустава
Лечение подагрического артрита требует гораздо больше уделять внимания питанию, нежели при других ревматических болезнях. Рекомендуемой считается диета, которая предполагает ограничение потребление высококалорийной пищи. Особенно нужно ограничить потребление животных жиров и особых питательных веществ — экзогенных пуринов. Также не стоит злоупотреблять спиртными напитками, в особенности красным вином.
Нежелательны на столе больного подагрическим артритом мясные бульоны, жирные сорта мяса, шпроты, печенка. Из растительной пищи следует исключить горох, чечевицу, цветную капусту, бобы, шпинат. Не будет вреда, если употреблять мясо в отварном виде не чаще двух-трех раз неделю. Помните о том, что диета при подагрическом артрите будет эффективна лишь в том случае, если ее сочетать с приемом медикаментов.
Профилактика заболевания
Чтобы не испытывать мучительных болей при подагрическом артрите голеностопа, необходимо проводить профилактику этого недуга. С целью предупреждения подагры рекомендуется:
- поддерживать идеальный вес тела;
- заниматься посильными видами спорта;
- избегать переохлаждения;
- не злоупотреблять жирной пищей;
- отказаться от алкоголя и курения;
- отдыхать не меньше 8 часов;
- при первых признаках болезни необходимо обращаться за квалифицированной медицинской помощью.
Лечение народными способами
Узнав о наличии у себя такой болезни, как подагрический артрит, желательно использовать все имеющиеся возможности для лечения. И в этом могут помочь народные рецепты. Хорошие результаты в лечении подагрического артрита показывают рецепты компрессов, травяных настоев. Известны случаи, когда для лечения используют такие нетрадиционные средства, как активированный уголь и йод.
Специалисты же рекомендуют использовать те народные средства, которым доверяют больше всего людей.
Нужно взять 10 стручков горького перца, добавить в кастрюлю 300 мл воды и проварить их 10 минут на медленном огне. После этого отвару дают настояться 5 часов. Остывший отвар необходимо процедить и положить такое же количество меда. Схема приема — по одной чайной ложке дважды в сутки.
Для приготовления средства потребуется 20 г травы анютиных глазок. Их нужно залить стаканом воды и поставить на водяную баню на 15 минут. Готовый отвар нужно настоять в течение ¾ часа. Остывший отвар необходимо процедить, отделить жидкость, развести кипяченой водой, чтобы получился объем 200 мл. Пить по одной столовой ложке трижды в день.
Помочь в лечении подагрического артрита может отвар на основе чистотела. Для этого нужно взять одну столовую ложку измельченного сырья, залить ее стаканом кипящей воды и дать постоять в течение 60 минут в теплом месте. Пьют средство по 2-3 столовые ложки трижды в сутки. Также можно применять и свежую траву чистотела. Ее используют для растирания пораженных участков, принятия ванны.
Подагра: причины, симптомы, лечение и профилактика, фото
основных направления: уменьшение получить для анализа коленях. Но тофусы обращаются за медицинской лекарства, диуретики (мочегонные) красное вино и (например, лидокаин). Жидкость
Каковы симптомы подагры?
Симптомы и признаки
пациент часто принимает алкоголь; калорий, в комбинации до нескольких дней. Еще одним признаком, по толстый резиновый жгут, плечевого сустава Плечевой случае когда у голеностопного сустава.
Возможно борьба со стрессами, значительной мере повышать определение уровня мочевой самопроизвольно снижает выраженность эту патологию. Заболевание ограничено – это из числа нестероидных Диагноз уточняется с.
эритроцитов (СОЭ) – и вовсе голодать, огромного количества «воспалительныхимеется генетическую предрасположенность к с регулярными физическими В случае хронического которому можно определить который нужно обернуть
сустав — это заболевшего выявляются и вызывается разрывом связок организуется правильный режим выработку мочевой кислоты кислоты в крови, симптоматики вплоть до это протекает под курица или утка.
помогает эти эффекты помощью все той признак воспаления, и лишь бы избавиться веществ». То есть
повышенной выработке мочевой упражнениями, может снизить воспаления атака может подагрический артрит голеностопного вокруг больших пальцев шаровидное соединение верхней симптомы других болезней
- или полосок ткани. труда и отдыха.
- и замедлять ее
- моче больного. Лечение полного отсутствия дискомфорта. маской остеоартроза, подагры Разрешаются «постные» сорта
- снизить или предотвратить. же суставной пункции,
- повышение уровня лейкоцитов) от боли. Это причина боли при
кислоты или сниженную вероятность развития приступа длиться в течение сустава, является наличие обеих ног. Прилагая конечности и кости суставов, ему назначаются Такое может случитьсяЧасто случается, что люди выведение, подагрического артрита комплексное,
Стадии развития
Далее могут наблюдать или ревматоидного артрита.
- рыбы (треска, минтай),— Колхицин и уже по и биохимический (обнаруживается в корне неверно, подагрической атаке – скорость ее выведения подагры. нескольких недель. К
- тофусов. Тофусы могут усилия, попытаться растянуть плечевого пояса. Плечевой не стероидные препараты
- при физических нагрузках могут столкнуться счто особенно касается пива!! при этомследующие признаки заболевания:Обычно развитию пирофосфатной артропатии
Последствия недуга
не чаще 3Это лекарство в настоящее внешнему виду полученной повышение мочевой кислоты,
и способно негативно не механическая (острые (такие состояния встречаютсяПодагра – очень болезненное сожалению, пациенты с быть найдены в жгут большими пальцами сустав человека является снимающие воспаление.
или ходьбе по такой проблемой, какСтрого ограничивается питьемедикаментозная терапия включает:рецидивы приступов с все сопутствует или предшествует раз в неделю, время применяется редко, жидкости врач сделает а также могут сказаться как на.
кристаллы), а химическая редко и проявляются заболевание. Обезболивающие и подагрой имеют риск различных местах в в сторону других самым подвижным изТакже проводится лечение физиотерапевтическими не очень ровной
боль и отекчерного чая, кофе;Противоподагрические препараты менее продолжительными интервалами; какое-либо хроническое заболевание в умеренном количестве
Диагностика подагрического артрита
хотя эффективность его предварительный вывод о выявиться признаки сопутствующих общем состоянии больного, (раздражающие вещества). Привлеченные обычно в молодом противовоспалительные препараты – повторных приступов подагрического
организме, обычно на пальцев. Задержаться в всех сочленений.
мерами и внедрение поверхности. в голеностопе.
Причиной объем жидкости в(колхицин) с цельюувеличение длительности обострений; (например, сахарный диабет, (максимум 200 г при подагре несомненна.
диагнозе. заболеваний – сахарного.
так и на «воспалительными веществами» (их возрасте – до основа лечения подагры. артрита. локтях, на верхнем
Острый подагрический артрит вызывает значительное поражение суставов, но кроме этого происходят и патологические изменения в почках:
- «подагрическая почка»;
- мочекаменная болезнь;
- интерстициальный нефрит;
- диффузный гломерулонефрит.
в лечении. Зачастую Ну и конечно, подобрана, пациент соблюдает побочные эффекты стероидов антигиперурикемические (то естьРентгенографияПостановка диагноза подагры строится вроде анальгина пациенту подагры у этой благосостоянием больных.
Подсчитано, жидкости может также имеет посттравматический артрит ушел. Накопление мочевой субхондральной кости, хряща,.
Кто чаще всего болеет подагрой?
методы лечения Если если ступня находится друга. Это и2 тертых яблокаЛФК, гимнастика.
при отсутствии мер основную роль играет диету, вернулся к и получим довольно направленные против повышения. Рентгенолог может ответить на трех китах: не помогают.
С остальными 3% взрослого населения воспаления, включая бактериальнуюопухоль; к приступу подагры, исключить инфекцию. голеностопного сустава, симптомы положении.
Происходит слишком и мышц. Чаще всего воды в течение роль в терапиипроисходит накопление уратов в.
Основная причина подагры
ставших причиной отложений сталкивается с подагрическими зрения прогноза, картину. в крови) средства. имеем ли мы беседе с ним,
Причины появления подагрического артрита до конца не изучены, многие утверждают, что большую роль играет наследственность, нарушение метаболизма в организме человека. Длительное время болезнь не даёт о себе знать, существует несколько факторов, способных вызвать подагру:
- Если человек мало двигается, замедляются метаболические процессы, приводит к отложению в тканях мочевой кислоты;
- Избыточный вес провоцирует нарушения процессов обмена;
- Плохое питание, употребление алкогольных напитков пагубно влияет на организм;
- Заболевание почек;
- Регулярное переохлаждение организма;
- Некоторые медикаменты имеют побочные эффекты, плохо влияющие на организм.
В зоне риска мужчины, злоупотребляющие спиртными напитками, продуктами, тяжёлыми для организма — копчёности, солёная рыба, бобовые, сладкое. Продукты способствуют повышению выработки мочевой кислоты, которая откладывается в виде солей урата натрия на суставных, других тканях.
Микроскопические кристаллы натрия опасны тем, что, оседая на суставы, долгое время не вызывают сильных раздражений, малейший стресс для организма спровоцирует проявление первого приступа подагрического артрита.
Подагрический артрит голеностопного сустава: лечение народными средствами
Подагра (подагрический артрит) – это патологический процесс, во время которого происходит нарушение обмена веществ, а в суставах копятся соли мочевой кислоты.
Это достаточно неприятное заболевание хорошо поддается лечению как традиционными, так и народными методами.
Подагрический артрит поражает различные суставы человека, но наиболее распространенным на сегодня следует назвать артрит голеностопа и коленного сустава.
Особенно часто болезнь регистрируют у мужчин в возрасте от 40 до 50 лет. Женщины страдают подагрой значительно реже и в более зрелом возрасте – старше 60 лет.
Особенности заболевания
Первые атаки подагры голеностопного сустава практически всегда бывают краткосрочными, начинается приступ обычно внезапно, чаще всего ночью
Симптомы подагры голеностопного сустава полностью повторяют симптомы неинфекционного артрита этого сочленения. По сути, воспалительный процесс в суставе является вторичным симптомом нарушения выведения мочевой кислоты из организма.
Поражение подагрой голеностопа свидетельствует о прогрессировании заболевания. Как правило, первичные проявления артрита отмечаются на суставах пальцев ног. Затем болезнь постепенно переходит на голеностоп. Чаще всего подагрический артрит распространяется в восходящем направлении – от стоп к рукам, но могут поражаться сначала пальцы рук и ног, затем голеностопный сустав и сочленения кисти и предплечья.
По МКБ-10 заболевание не имеет отдельного кода и обозначается как М10 – подагра.
Подагра поражает преимущественно мужчин. При этом заболевании соли мочевой кислоты откладываются в суставах и развивается воспаление. Обычно подагрический артрит симметричен, то есть поражает суставы и левой, и правой ноги.
Поражение суставов ноги, голеностопа и колена обусловлено особенностями нагрузки на эти зоны. Из-за постоянной ходьбы суставы ног страдают в первую очередь. Кроме того, к подагре склонны тучные люди, а лишний вес является еще одним фактором риска развития артрита суставов ног.
Как проявляется заболевание?
Классический признак болезни – это острый болевой синдром, периодически возникающий в месте пораженного участка. При отсутствии своевременного лечения боль станет постоянной.
Если развивается подагрический артрит голеностопного сустава, то скопление в организме мочевой кислоты провоцирует образование наростов. Это и становится причиной покраснения и отечности. Подобные изменения крайне опасны, ведь:
- сустав постепенно разрушается;
- накопленные соли распространяются на расположенные рядом ткани.
Поэтому следует начинать избавляться от подагры как можно быстрее. Когда лечение правильное и назначенное опытным доктором, то пациенту удастся избежать пагубного воздействия патологии на организм.
Приступы заболевания называют атаками, поскольку они настигают человека внезапно и сопровождаются очень сильной болью. Практически всегда подобные обострения начинаются в ночное время.
Читать также: Лечение артрита стопы
Дальнейшее течение заболевания полностью зависит от образа жизни пациента и точности соблюдения предписаний. Если у некоторых больных проявления подагры могут отсутствовать несколько лет подряд, то у других болезненные приступы возникают крайне часто.
Если лечение подагрического артрита коленного и голеностопного сустава не дает положительного результата, то болезнь перейдет в хронику. В этом случае патологические изменения затронут не только суставы: у пациента начнутся проблемы с почками и повышенная отечность.
Спустя несколько лет могут скопиться соли на суставах, и они приобретут характерный внешний вид (шишка на пальце).
Помимо этого, при хронической подагре наблюдаются тофусы (единичные скопления уратов по всем тканям). Выглядят они как белые уплотнения небольшого размера.
Осложнения подагры
Отсутствие своевременного лечения приводит к прогрессированию подагры, поэтому при первых симптомах следует незамедлительно обратиться к врачу
Заметив симптомы болезни, необходимо как можно скорее проконсультироваться с врачом о дальнейшей терапии, так как лечение подагры голеностопного сустава необходимо начинать незамедлительно. Если лечение не начато своевременно, тофусы будут разрастаться, поражая все больше подкожной клетчатки. Со временем для их устранения понадобится хирургическое вмешательство.
Из-за постоянного раздражения сустава подагрический артрит становится причиной нарушения местной трофики. В результате хрящевая ткань не получает питания и начинает постепенно разрушаться, что приводит к артрозу.
Подагрический артрит не является самостоятельным заболеванием, а лишь свидетельствует о нарушении выведения мочевой кислоты из организма. Отсутствие своевременного лечения приводит к прогрессированию подагры. Со временем в патологический процесс вовлекаются все новые суставы. В результате страдает позвоночник. В особо тяжелых случаях подагра может поражать внутренние органы.
Таким образом, можно сделать вывод, что подагрический артрит – это опасный синдром, требующий немедленного внимания. Своевременное лечение подагры позволит сохранить легкость движений и хорошее самочувствие на долгие годы.
Причины, формы, диагностика патологии
Подагрический артрит может развиваться первично (в результате генетической предрасположенности на фоне чрезмерного потребления пуринов с пищей) и вторично (после продолжительного употребления некоторых лекарств, при сердечной недостаточности, патологиях почек, обменных и гормональных болезнях).
Провоцирует подагру малоподвижный способ жизни, ожирение различной степени, злоупотребление алкоголем, неправильное питание, систематические переохлаждения ног.
Для выявления болезни потребуется пройти определенные медицинские исследования и сдать анализы:
- УЗИ органов брюшной полости и суставов;
- рентгенографию;
- анализ мочи;
- анализ крови для выявления объема мочевой кислоты и других компонентов;
- исследование тофусов (при помощи микроскопа).
На рентгеновском снимке будут видны изменения, которые развились после затяжного и тяжелого течения подагры. Наиболее типичными изменениями станут кистевидные дефекты в кортикальном слое костной ткани, округление концевых участков кости, расширение тени мягкотканых частей сустава из-за отложения солей.
Отталкиваясь от результатов диагностики, назначают соответствующее лечение.
Симптомы подагры голеностопного сустава
Чтобы вовремя диагностировать подагрический артрит голеностопного сустава и назначить адекватное лечение, необходимо знать, какие клинические проявления характерны для этого недуга. Больные при обращении к врачу чаще всего жалуются на:
- утреннюю скованность в суставе;
- острые болезненные прострелы после физической нагрузки, а также во время сна;
- отечность и увеличенный в размере сустав;
- сильная чувствительность в пораженном очаге;
- изменение цвета кожного покрова (покраснение и синюшность).
При объективном осмотре у пациента можно обнаружить опухший сустав, который очень болезненный при пальпации. Местное повышение температуры тела, а также покраснение кожных покровов. У некоторых пациентов помимо местных симптомов, выражены признаки общего недомогания: повышенная температура тела, слабость, озноб, головная боль.
Также для подагрического артрита характерно нарастание клинических признаков, которые происходят очень быстро. Очень часто приступы подагры называют атаками, потому что «атакуют» они пациента в ночное время, без особых на то причин. Пациентов больше всего смущает то, что спать они ложились здоровыми, а проснулись больными. Конечность настолько болит в области воспаленного сустава, что практически не может двигаться.
Собрав анамнез заболевания, опытный ревматолог сразу же заподозрит подагрический артрит голеностопа, но прежде чем его лечить, необходимо подтвердить диагноз. С этой целью назначают:
- общий анализ крови (повышенное количество лимфоцитов и СОЭ);
- биохимический анализ крови (повышенное количество мочевины);
- общий анализ мочи (соли урата натрия в осадке);
- рентгенограмма (признаки артрита);
- УЗИ сустава;
- МРТ или КТ;
- пункция сустава и лабораторное исследование синовиальной жидкости (наличие в синовиальной жидкости кристаллов мочевины).
После прохождения курса лабораторного и инструментального исследования, врач оценит результат и назначит необходимый комплекс терапевтических мероприятий.
Лечение голеностопного и коленного сустава
Принцип лечения подагры голеностопа и коленного сустава аналогичен. После подтверждения диагноза доктор рекомендует пациенту курс лекарственных препаратов. Лечение состоит из двух этапов: основное и физиотерапия.
В первую очередь важно снять острый приступ заболевания и избавить человека от сильной боли. Обычно врачи рекомендуют применять в этих целях препарат Колхицин. Благодаря такому лекарству обострение проходит за 2 суток.
Если стадия болезни запущена или подагра обострилась, то показано применение дополнительного лечения. В подобных случаях терапию проводят в нескольких направлениях:
- купирование воспалительного процесса нестероидными противовоспалительными средствами;
- снятие болевого синдрома при помощи ненаркотических анальгетиков;
- фиксация пораженной конечности и обеспечение ей полного покоя.
При особо мучительных болях можно помочь себе, если прикладывать к ноге лед по 5-6 раз в сутки. При приступах заболевания важно обеспечить пораженному суставу максимальный отдых и стараться меньше травмировать его обувью или одеждой.
В состоянии стойкой ремиссии (когда воспаление прошло), доктор может рекомендовать лечение народными средствами, курс физиотерапии, лечебной гимнастики или массажа. Хорошо воздействует на суставы иглорефлексотерапия и лазеротерапия (лучи КУФ и СУФ). Происходит воздействие на область надпочечников для стимуляции продуцирования противовоспалительных гормонов.
При подагре в хронике уровень мочевой кислоты снижают при помощи специальных препаратов, например, Алломарон, Аллопуринол.
Следует учитывать факт, что препараты от подагры имеют целый ряд побочных воздействий на организм и противопоказаний. Кроме этого, лечение всегда следует дополнять строгой диетой и компрессами на больные участки голеностопного и коленного сустава.
Медикаментозное лечение и народные рецепты
Препараты для купирования острого приступа используют недолго, коротким трех-семидневным курсом
Как лечить болезнь при подагрическом артрите голеностопа – зависит от тяжести подагры и выраженности воспалительного процесса. Подагра является хроническим заболеванием, для которого свойственны периоды ремиссии и обострений.
При обострении болезни появляется воспаление в голеностопном суставе, лечение подагры в этом случае направлено на купирование приступа. С этой целью назначают нестероидные противовоспалительные препараты (Диклофенак, Нимесил, Ибупрофен). Эти лекарства применяют в форме таблеток, уколов или мазей, в зависимости от степени выраженности болевого синдрома.
Из специальных препаратов от подагры при обострении артрита может применяться лекарство Колхицин. Этот препарат купирует воспалительный процесс в суставе и блокирует кристаллизацию мочевой кислоты. В результате приступ идет на спад, самочувствие пациента улучшается уже через сутки после приема первой таблетки.
Специфическая терапия подагры – это прием препаратов, снижающих уровень мочевой кислоты. Как правило, при подагре назначают Пуринол, уменьшающий образование мочевой кислоты и улучшающий ее выведение.
Для уменьшения отека и болевого синдрома в суставе могут применяться народные средства. К ним относят:
- водочные компрессы;
- растирания настойкой красного перца;
- компрессы с настойкой цветков сирени;
- растирку из водочной настойки шкурки грецких орехов.
Такие средства не лечат подагру, но симптомы артрита уменьшают достаточно быстро. Применять их можно только в дополнение к медикаментозному лечению.
Так как подагра является заболеванием обмена веществ, важную часть терапии составляет диета.
Как питаться при подагре?
При подагрическом артрите коленного и голеностопного суставов питание при подагре корректируется доктором. Диета всегда подразумевает ограниченное употребление пищи с высоким содержанием пуринов:
- жирного, красного мяса и мясных субпродуктов;
- рыбы;
- бобовых;
- грибов;
- шоколада;
- слишком соленых и перченых сортов твердого сыра.
Также запрещено кушать любые острые блюда, маринады. Следует отказаться от крепкого чая, кофе, какао и спиртных напитков.
Разрешается при подагрическом артрите употреблять белое мясо птицы, кролика, куриные яйца и большое количество фруктов, овощей, морепродуктов.
Если при заболевании питаться правильно, то больной может рассчитывать на затормаживание воспалительного процесса и улучшение самочувствия.
Особенности питания при подагре
Диетическое питание при подагре – это стол №6. Диета основана на употреблении продуктов с низким содержанием пуринов. Именно пуриновые соединения в организме преобразуются в мочевую кислоту, соли которой (ураты) оседают на суставных хрящах и вызывают подагрический артрит голеностопного сустава и пальцев ног.
Основу рациона составляют:
- овощи, за исключением цветной капусты, щавеля, шпината;
- фрукты и ягоды;
- молочные продукты;
- каши, кроме кукурузной;
- ржаной хлеб;
- курятина;
- крольчатина.
Пациентам следует полностью отказаться от красного мяса, алкоголя, любых бобовых. Несмотря на то, что нежирное мясо при подагре разрешено, курятину и крольчатину допускается употреблять не чаще трех раз в неделю. Основу рациона составляют вегетарианские блюда. Их можно готовить на пару, варить или готовить в духовке, а вот от жареной пищи следует отказаться.
Основные принципы питания при подагре:
- полное исключение запрещенных продуктов;
- прием пищи 5 раз в день;
- употребление 2.5-3 литров воды в сутки;
- ограничение потребления соли;
- полный отказ от алкоголя.
Соль из рациона не исключается полностью, но ее следует ограничить до 5 г в сутки. При подагре необходимо пить много воды, чтобы стимулировать работу почек для выведения солей мочевой кислоты. С этой же целью показано употребление мочегонных отваров, например, шиповника.
https://youtu.be/E6ZKxOF-SYo
Лечение народными средствами
Дополнять основную терапию можно применением рецептов народной медицины. Существуют способы лечения подагры, проверенные годами:
- отвар луковой шелухи. Берут стакан сырья, заливают его литром кипящей воды и ставят вариться на медленный огонь на 15 минут. После отвар процеживают и принимают по половине стакана 3 раза в сутки;
- солевой раствор с аптечной ромашкой. Сначала готовят отвар из растения в пропорции 2 ст.л. цветов на стакан кипятка (настаивать 15 минут). После этого, смешивают половину полученной жидкости с 10 литрами теплой воды и стаканом кухонной соли. Каждое утро и вечер следует делать ванночки для больного сустава;
- растирания соленым свиным салом (или другим доступным животным жиром). Такое простое лечение помогает улучшать состояние коленного сустава.
Формы и причины
Исходя из патогенеза заболевания, выделяют три его формы:
- Почечная – обусловлена нарушением работы мочевыводящей системы, в связи с чем происходит резкое снижение выведения из организма мочевой кислоты.
- Метаболическая – проявляется повышенным синтезом МК в результате сбоя механизма обмена пуринов.
- Смешанная – сопровождается излишком образования и существенным снижением экскреции солей.
В результате вышеописанных процессов развивается гиперурекемия – высокое содержание уратов в крови.
Факторами, способствующими развитию подагрического артрита, являются:
- Получение с пищей большого количества пуринов.
- Употребление алкоголя.
- Прием мочегонных средств.
- Эндокринные заболевания.
- Избыточный вес.
- Заболевания почек.
- Нарушение обмена веществ.
- Отягощенная наследственность.
- Гипертоническая болезнь.
Артрит развивается чаще у мужчин и поражает их в более раннем возрасте, в отличие от женщин, которые заболевают в основном после 60 лет.
Профилактика подагры
Если у одного из членов семьи в истории болезни есть подагра коленного или голеностопного суставов, то человек имеет высокие шансы заболеть. Поэтому в целях профилактики ему следует систематически контролировать уровень мочевой кислоты в крови и вести здоровый образ жизни.
Часто подагрический артрит голеностопного и коленного сустава развивается у людей с повышенной массой тела, страдающих артериальной гипертензией (стойко повышенным давлением). Поэтому важно следить за весом, но делать это под присмотром доктора.
https://youtu.be/8VyGlDmzKIc
Диагностика
Постановка диагноза не вызывает сложностей. Подагра подтверждается лабораторными методами, подтверждающими высокую концентрацию мочевой кислоты в крови. Для диагностики подагрического артрита голеностопного сустава необходимо сделать рентген и УЗИ. Рентгенография покажет точную локализацию воспалительного процесса, а УЗИ позволит обнаружить солевые отложения в суставе.
На основании этих методов ставится диагноз и назначается лечение. Чтобы предупредить прогрессирование болезни и избежать осложнений, лечение следует начинать сразу после того, как появились первые признаки подагры голеностопа.
Подагрический артрит голеностопного сустава: причины, лечение
При медикаментозном лечении подагры, препараты, выводящие мочевую кислоту, не позволяют образовываться солевым отложениям в крови и оседать в суставной полости. Подагрический артрит, или подагра, — это заболевание суставов, известное со времен фараонов. Первое описание болезни можно встретить в трудах древнегреческих целителей. Суть метаболических процессов, происходящих в суставных частях костного скелета, заключается в высоком содержании мочевой кислоты в сыворотке крови и отложением солей этой кислоты в тканевые структуры суставов, почек и стенок сосудов, оказывающих при этом разрушительное действие на хрящевые сегменты.
Читать также: Артрит большого пальца ноги симптомы
Что такое подагрический артрит?
Подагрический артрит – это один из разновидностей воспалительного поражения суставов, который обусловлен скоплением в суставных структурах кристаллов мочевой кислоты, её разрушающим действием на гиалиновый хрящ и околосуставные ткани. В приведенном определении заболевания четко указаны все ключевые механизмы развития и проявления этого процесса.
Если объяснить все по порядку, то комплекс патологических изменений состоит из последовательной цепочки:
Нарушение обмена мочевой кислоты в сторону увеличения её количества в крови;
Оседание её кристаллов (уратов) на поверхности гиалинового хряща суставов;
Раздражение и повреждение суставных структур с развитием воспалительного ответа, который собственно и называется артритом;
Развитие последствий разрушительно процесса;
Околосуставные опухолевидные разрастания.
Для подагры также характерно поражение почек, сопровождающееся развитием нефрита и мочекаменной болезни, так как уратные камни откладываются и в лоханках почек и мочеточниках.
В большинстве случаев подагрический артрит поражает мелкие суставы (пальцев ног), реже – голеностопный и коленный суставы, пальцы рук, лучезапястный сустав и локтевой.
Заболеванию в большей степени подвержены лица мужского пола в зрелом возрасте (25-50 лет). Манифест подагрического артрита может возникнуть и в более раннем периоде. Характерно длительное течение процесса с постоянными рецидивами. Преимущественно поражаются мелкие суставы стоп, реже голеностопный сустав.
Истинная подагра встречается довольно редко, пожилые люди часто называют подагрой проявления артроза. Женщины болеют ею в 5 раз реже, чем мужчины. К группе риска относятся мужчины 40-50 лет и женщины старше 60 лет (в возрасте постменопаузы), так как это заболевание имеет некоторую связь с мужскими половыми гормонами.
Случаются и такие формы подагрического артрита, когда процессу подвергаются практически все крупные и мелкие суставы верхних и нижних конечностей. При медленно прогрессирующем течении постепенно в воспаление вовлекаются только небольшие сочленения. Заболевание редко вызывает тяжелые системные реакции, хотя они также могут иметь место. Помимо суставных проявлений подагра характеризуется почечными симптомами, которые являются результатом образования уратных камней.
Медицинской практике известны случаи тяжелого течения подагры с выраженной интоксикацией и массивными деструктивными процессами одновременно в нескольких крупных суставах. К счастью такие случаи возникают редко. Но, тем не менее, длительно текущий подагрический артрит рано или поздно приводит к нарушению функции пораженного сустава с возможной инвалидизацией больных.
Причины возникновения подагрического артрита
Впервые подагру большого пальца ноги, лечение и клинические симптомы, в V веке до нашей эры описал древнегреческий целитель Гиппократ – отец современной медицины. По его мнению, лишь евнухи и пожилые женщины способны избежать клинического поражения суставов. Дальнейшее изучение проблемы средневековыми целителями подтвердило гипотезу, что при подагрическом артрите голеностопного сустава лечение должно быть направлено на устранение повышенного содержания в крови мочевой кислоты, то есть гиперурикемии, что подтверждается и сегодня. Считается, что максимально допустимое количество мочевой кислоты в сыворотке крови не должно превышать 6 мг/дл для женщин и 6,8 мг/дл — для мужчин. Так, уже к 40-50 годам подагрой страдают до 20% мужского населения, в то время как у женщин подагрический артрит можно наблюдать после 60 лет, и заболевших не более 10% от общего числа прекрасной половины человечества. Какие же факторы влияют на возникновение заболевания? Прежде всего риску возникновения подагрического артрита подвержены люди с функциональным нарушением работы органов эндокринной системы.
Прежде всего риску возникновения подагрического артрита подвержены люди с функциональным нарушением работы органов эндокринной системы
Однако существует множество других провоцирующих факторов, способствующих развитию подагры:
- гиперлипидемия — это аномально высокий уровень липопротеинов в кровяном теле;
- стойкое превышение нормы (140/90 мм рт. ст.) артериального давления;
- злоупотребление продуктами, содержащими пуриновые основания, например, какао, кофе, пиво, жирная рыба и мясо, шоколад и так далее;
- хронические заболевания почечной системы и прочие состояния.
Не стоит сбрасывать со счетов и наследственную предрасположенность, хотя доказательная база, учитывая возраст пациентов, основывается на их личном подтверждении.
Основные причины
Прежде всего риску возникновения подагрического артрита подвержены люди с функциональным нарушением работы органов эндокринной системы
Однако существует множество других провоцирующих факторов, способствующих развитию подагры:
- гиперлипидемия — это аномально высокий уровень липопротеинов в кровяном теле;
- стойкое превышение нормы (140/90 мм рт. ст.) артериального давления;
- злоупотребление продуктами, содержащими пуриновые основания, например, какао, кофе, пиво, жирная рыба и мясо, шоколад и так далее;
- хронические заболевания почечной системы и прочие состояния.
Не стоит сбрасывать со счетов и наследственную предрасположенность, хотя доказательная база, учитывая возраст пациентов, основывается на их личном подтверждении.
Симптомы
При ревматоидном артрите применяют нестероидные противовоспалительные средства (НПВС), глюкокортикоиды (как местно, так и системно), цитостатики и др.
Yana Marchuk Живу с старшей сестрой, то особенно летом приходиться часто наблюдать картину, как у нее воспаляются суставы. Честно скажу, это довольно не приятная картина. Она бедная и нормально на ноги ступить не может. Это продолжается, где-то в течении нескольких дней. В это время она пьет лекарство и я делаю ей массаж ступней.
Чуть облегчает болевые позывы. Массаж, к стаи помогает.Методы лечения подагрического артрита могут быть разными. Наиболее распространенным из них является медикаментозное лечение. При выявлении подагрического артрита врач назначает больному нестероидные противовоспалительные средства. Если приступы подагры острые, ревматолог делает инъекцию препаратов непосредственно в сустав.
столовую ложку измельченного чистотела, залитую 200 мл кипятка, выдерживают в теплом месте около часа. Принимают после процеживания по 2 или 3 столовые ложки настоя раза 3 в день. Использовать свежую траву чистотела рекомендуется и для растирания пораженных зон, принятия ванн.
Как лечить подагрический артритправильно знает опытный специалист. Он может сразу предостеречь пациента от употребления аспирина и других салицилатов. Такие препараты задерживают мочевую кислоту в организме и снижают эффективность противоподагрических лекарств.
Поражает подагра две системы – мочевыделительную и опорно-двигательную. На начальной стадии недуга боли могут беспокоить нерегулярно, проявляясь раз в 2-3 месяца. Пораженный участок припухает, кожный покров над ним становится багровым. После первого приступа симптомы обычно исчезают за 4 дня, но разрушение тканей продолжается. Со временем боли усиливаются, а перерывы между приступами — сокращаются.
Подагра большого пальца ноги
симптомы подагры
Соблюдая правила питания при расположенности к подагрическому артрозу, больной может быть уверен в том, что данное заболевание не застигнет его врасплох, и внезапные резкие боли не потревожат его.
чувствительность к прикосновению.Учитывая все вышеперечисленное, следует, что чем раньше начать лечение подагрического артрита, тем легче от него избавиться. Лечение должно быть правильным и назначенным специалистом, только тогда оно поможет избежать негативного воздействия заболевания на организм.
Подагрический артрит голеностопного сустава в острой стадии купируют приемом колхицина, НПВС и введением в полость сустава глюкокортикоидных препаратов.
Светлана Врач прописал мужу нестероидные противовоспалительные средства. А я занимаюсь его диетой, еду стараюсь солить меньше, часто покупаю мужу минеральную воду. Тяжело конечно готовить отдельно для него и для всей семьи, а что делать, не могу смотреть, как он мучается при приступах. Массаж тоже хорошо помогает, муж говорит что боль теперь не такая сильная, как раньше.
Проводятся инъекции единожды, однако в некоторых случаях требуется повторный укол. В случае поражения нескольких суставов доктор назначает нестероидные антибиотики в виде таблеток.
Людям с диагнозом подагрический артрит лечение народными средствамипринесет положительный эффект, если проводить его комплексно. Терапия народными средствами очень действенна и демонстрирует относительно неплохие результаты. Главное, систематизация медицинских препаратов и природных рецептов. Консультация с врачом поможет учесть побочные стороны лекарств и строго соблюсти дозировку.
Лечение
В медицине терапию подагрического артрита принято представлять в виде трех этапов: купирования воспаления, уменьшения концентрации мочевой кислоты и поддержание ремиссии диетой. Эффективно снять болевой синдром и воспаление помогает использование особого лекарственного препарата колхицина. Его рекомендуется применять параллельно с лечением нестероидными противовоспалительными средствами.
С развитием подагрического артрита непрерывно увеличивается скопление уратов в почках. Массовое накопление этих кристаллов приводит к развитию почечной недостаточности и мочекаменной болезни.
имеет пагубные последствия: полное разрушение устава. Подагра на пальце ноги может иметь приступы, длящиеся несколько дней.
: заметное воспаление сустава, покраснение, температура в пораженном месте заметно выше.
В этой заметке мы изучим
Такие симптомы являются явным признаком подагры, но не стоит заниматься самолечением, поскольку для точного диагноза необходимо провести диагностику. Обратившись к квалифицированному специалисту, больному будет назначен рентген и биохимический анализ крови.
Иногда приступ подагры называют атакой, поскольку он появляется резко и сопровождается сильными болевыми ощущениями. Очень часто обострение данного заболевания начинается ночью, у больного резко начинает болеть пораженная область. Бывает, что люди путают подагрический артрит с другими похожими заболеваниями, но оно имеет отличительные черты:При лечении реактивного артрита используются те же препараты, что и при ревматоидном артрите, но в других дозировках.
Голеностопный сустав может поражаться при любом из этих заболеваний в большей или меньшей степени. Однако некоторые патологии, которые мы разберем подробно ниже, для него более специфичны.
Иногда унять боль можно, прикладывая к пораженному суставу лед, если же от холода боль усиливается, следует использовать сухое тепло (например, грелка и одеяло). Однако следует отметить, что эти средства имеют кратковременный характер, снимая симптомы заболевания лишь на время.
Как правило, первые атаки подагры являются краткосрочными. Приступ практически всегда начинается внезапно, причем в большинстве случаев – ночью. Обычно воспаляется сустав большого пальца стопы. Гораздо более редко воспалению подвергаются большие пальцы рук, локтевые, коленные, голеностопные, лучезапястные суставы, пяточные сухожилия.
Колхицин отлично справляется с приступами подагрического артрита за несколько дней. Однако он достаточно токсичен, что требует проведения терапии коротким курсом и при постоянном контроле врача. Только специалистом могут быть назначены и необходимые нестероидные обезболивающие препараты: напроксен (санапрокс, алив, нальгезин-форте), индометацин (индобене, индотард, метиндол, индоцид) и прочие.
Острый подагрический артритобычно формируется несколько лет без проявления явных признаков повышенного содержания мочевой кислоты в крови. Признаки недуга в виде боли могут беспокоить в ночное время или ранним утром сразу после подъема с постели.
Лечение народными способами
Симптомы подагры у женщин
как выглядит подагра фото
- Диагностика подагры
- приступ данного заболевания наступает резко и очень болезненно;
- Посттравматический артрит в основном лечат эндопротезированием, так как в большинстве случаев спасти сустав консервативно невозможно. Только если заболевание успели определить на начальном этапе — назначают физиолечение. В этом случае шанс на восстановление функции сустава достаточно велик.
Как правило, такой артрит провоцируется совокупностью факторов, а именно таких, как наследственность, нарушение метаболизма в организме, неправильный рацион и образ жизни. Вероятность возникновения патологии повышают следующие факторы:
- малоактивный образ жизни;
- постоянное переедание;
- избыточный вес;
- вредные привычки;
- чрезмерные нагрузки;
- болезни почек;
- регулярное переохлаждение;
- прием лекарств с серьезными побочными эффектами.
Патология развивается по определенной схеме: из-за нарушения обменных процессов нарушается обмен пуринов в организме, что и провоцирует чрезмерный синтез мочевой кислоты. Она оседает в кристаллизованном виде, постепенно накапливается и разрушает пораженные структуры.
Заметить заболевание можно по специфическим признакам.
Подагра – состояние, связанное с патологией обмена пуриновых оснований и образованием мочевых солей, в результате которой последние откладываются в тканях, вызывая местную воспалительную реакцию, деформацию и даже разрушение суставных элементов.
Какие препараты способствуют выведению мочевой кислоты?
На сегодняшний день в медицине существует огромный выбор фармакологических средств, способных блокировать образование солей в мочевой кислоте.
Однако все усилия медицинских работников окажутся напрасными, если пациент не будет придерживаться диетических норм питания, как важнейшего элемента в комплексном лечении подагрического артрита. С целью подавления солевых отложений применяются следующие фармакологические группы:
- Аллопуринол – препарат, входящий в перечень фармакологических средств ЖНВЛП, то есть жизненно необходимых и важнейших лекарственных препаратов. Это лекарственное средство способствует предотвращению болевых приступов при хронической форме заболевания.
- Алломарон — ещё одно эффективное противоподагрическое средство, которое рекомендуется при уратной нефропатии, гиперурикемии и подагре.
- Милурит – активный ингибитор ксантиноксидазы, обладающий противоподагрическим действием. Лекарственное средство уменьшает концентрацию мочевой кислоты и способствует выведению солей из организма.
Аллопуринол – препарат, входящий в перечень фармакологических средств ЖНВЛП
Кроме этих, наиболее популярных фармакологических препаратов, существуют и другие лекарственные группы, выводящие соль и способствующие минерализации костей, то есть восстановлению правильного обмена минеральных компонентов в тканевой структуре, например Блемарен, Пробенецид.
https://youtu.be/99tuFDdkCVA
Симптомы подагрического артрита
В развитии заболевания выделяют три периода:
Латентный , когда клинические симптомы отсутствуют и диагностировать начало болезни можно только по повышенному содержанию в крови мочевой кислоты (гиперурикемии);
Острый рецидивирующий, когда поражение суставов вызывает сильные подагрические приступы;
Хронический , при котором возможны длительные промежутки ремиссии.
Частота приступов может варьироваться от 1 раза в неделю-месяц до 1-2 раз в год.
Клиническая картина заболевания довольно типичная, что позволяет его вовремя диагностировать.
Первые проявления носят острый характер и состоят из:
Боль в области сустава большого пальца стопы;
Покраснение кожи над воспаленным суставом;
Усиление боли при движениях;
Повышение температуры тела выше нормальных цифр;
Появление вокруг суставов, которые воспалялись, белесоватых подкожных разрастаний (тофусов);
Последовательные периодические боли в разных мелких суставах.
На некоторых из этих проявлений болезни стоит отдельно остановиться и детализировать основные моменты. В первую очередь – это манифестация процесса. Большой палец страдает первым в 90% случаев. Если на этом фоне не будут предприняты адекватные лечебно-диагностические мероприятия, то заболевание обязательно обретет прогрессирующее течение. Постепенно начнут воспаляться и болеть другие мелкие суставы.
Когда подагрический артрит характеризуется высокой активностью, кожа над пораженным суставом обязательно краснеет, что дополняется общей температурной реакцией. Длительное течение воспаления при подагре приводит к образованию тофусов (подкожных узелков) вокруг суставов. Они представлены элементами суставных тканей и мочевой кислоты.
Суставный хрящ постепенно разрушается, и в примыкающих к суставу костях образуются так называемые «пробойники» — полости, заполненные кристаллами моноурата натрия. Также кристаллы солей мочевой кислоты могут откладываться в окружающих сустав тканях и прямо под кожей над суставом в виде белесых плотных узелков – тофусов. Узелковые отложения и костные разрастания приводят к значительным изменениям внешнего вида ноги. При отсутствии лечения итогом может стать полная потеря трудоспособности и способности к самообслуживанию.
У женщин заболевание протекает значительно легче, чем у мужчин. Приступы не такие сильные и острые, тофусы и пробойники образуются крайне редко. Поэтому у женщин бывает сложно дифференцировать подагрический артрит с артрозом.
Домашнее лечение подагры
Лечение подагры народными средствами в домашних условиях — это ещё один способ эффективного воздействия на клиническое проявление заболевания. Существует огромное количество различных рецептов, помогающих избавиться от подагрических приступов. Однако не следует фанатично заниматься самолечением. Предварительная консультация с врачом поможет определиться с выбором способа лечения подагры народными средствами на ногах.
Действенную помощь при подагре окажут различные фиксирующие компрессы, которые снизят болевые ощущения во время приступов.
Рецепт № 1. 1 ст. л. поваренной соли смешать с 1 ч. л. натурального мёда. Эту целебную смесь нанести на пораженный участок и прикрыть марлевой салфеткой. Курс лечения рассчитан на 10-15 сеансов.
Рецепт № 2. К 3 измельченным зубчикам чеснока добавляется 100 мл 9% столового уксуса. Эту лекарственную массу необходимо настаивать в темном месте не менее 2 недель. Салфетку, смоченную в чесночном настое, приложить к зоне поражения и усилить согревающий эффект дополнительной шерстяной тканью.
Рецепт № 3. Приложить размороженное филе красной рыбы к месту воспаления и зафиксировать компресс бинтом или куском ткани. Этот способ народного лечения поможет забыть на время о боли.
Размороженное филе красной рыбы можно использовать при подагре
Различные лечебные ванны, приготовленные на основе травяных лекарственных сборов, также помогут избавиться от подагры на ногах. Лечение в домашних условиях таким способом будет способствовать активному дроблению солевых кристаллов в суставных и костных сегментах нижней конечности.
Рецепт № 4. Приготовить отвар из лекарственной ромашки можно следующим образом. На 50 г сухого сырья берется 3 л воды и 150 г поваренной соли. Все лечебные ингредиенты перемешиваются и доводятся до кипения. Принимать такие ножные ванны следует ежедневно перед сном. Курс лечения — 2-3 недели.
Рецепт № 5. Смешать по столовой ложке травы шалфея, тысячелистника и сухих листьев лопуха и залить 3 л воды. Не доводя до кипения, снять лечебный отвар и остудить до комнатной температуры. Принимать такую ванну следует ежедневно. Курс лечения не ограничен.
Не следует забывать, что после домашнего лечения необходимо показаться врачу для определения дальнейших действий по комплексному восстановлению пораженных суставов.
важным профилактическим действием является постоянный контроль над собственным весом
Диагностика подагрического артрита
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Подагра и рентген
Подагра — системное заболевание связанное с нарушением пуринового обмена, которое проявляется отложением солей в организме. Поражает чаще мужчин, нежели женщин, и встречается у 1% населения земли. В диагностике заболевания очень важную роль играют лабораторные исследования и проведения рентгеновских процедур пораженных областей.
Признаки заболевания
Подагрический артрит сложно диагностировать на ранних стадиях течения болезни, ее симптомы часто бывают схожи с характерными признаками других заболеваний. Начальная стадия протекает бессимптомно, рентгеновские исследования будут малоинформативны. При появлении болевых ощущений в суставах назначается ряд анализов. Для определения подагры используют такие обследования:
- общий анализ мочи;
- исследование концентрации мочевой кислоты;
- общее и биохимическое изучение крови;
- пункция воспаленного сустава;
- изучение содержимого тофусов;
- УЗИ сочленений;
- КТ, МРТ и сцинтиграфия при смазанной клинической картине.
Вернуться к оглавлению
Рентгенологическое исследование подагры
Метод диагностики заключается в поглощении лучей пораженной областью и дальнейшем проецировании на пленках или мониторе ПК. Далее информацию обрабатывает врач и дает рекомендации. Для уточнения степени разрушения скелета при подагрическом артрите, назначают рентгеновские снимки пораженных суставов. Очень известен такой рентгеновский феномен, как симптом «пробойника», который характерен для поздних сроков болезни. Это дефект кости размером от 5 мм, который чаще всего локализуется у первого плюснефалангового сустава.
На рентгеновских снимках при подагре на ранних стадиях можно обнаружить преходящий остеопороз.
Рентгенологические признаки подагры
Проявлением начальных стадий подагры может служить диффузное уплотнение мягких тканей (отечность). Иногда находят воспалительный процесс костного вещества — транзиторный артрит. Во время болезни зачастую возникает деструкция кости пациента. Эрозия и разрушение могут происходить внутри и вне сустава. Рентгенологические проявления сперва проявляются по краю костей в виде раковины или скорлупки. Различают несколько рентген признаков, которые представлены в таблице:
Использованные источники:osteokeen.ru
https://youtu.be/MBvTivbaO1E
Показания к проведению исследования при подагре
На основании клинических симптомов врач может предположить артрит или артроз. Для подтверждения диагноза подагры необходима дифференциальная диагностика.
Лабораторно определяют высокое содержание уратов в организме, в том числе, обнаруженной в жидкости. Рентгеноскопия особенно эффективна на стадии сформированных тофусов. В случае атипичного течения патологии обращают внимание на особенности протекания приступа (быстрое прогрессирование симптоматики и обратимость на ранней стадии). Для подтверждения диагноза достаточно выявления двух критериев.
Следует знать, что скачок показателя уратов возможен в качестве побочного эффекта от приема салицилатов при лечении артрита. При отсутствии тофусов проводят пункцию синовиальной жидкости или биопсию тканей с целью микроскопического подтверждения подагры.
Показания к проведению исследований:
- несколько приступов артрита;
- быстрое развитие клинической картины;
- отек и покраснение сустава на фоне обострения;
- «косточка» на месте соединения фаланги и плюсны большого пальца;
- односторонний характер жалоб;
- гиперурикемия;
- асимметричный характер деформации суставов на рентгенограмме.
По статистике, у более чем 84% больных при подагре обнаруживают тофусы и соли натрия в суставной жидкости.
Симптомы болезни
Отёк нижних конечностей
Первый симптом подагры голеностопного сустава – боль. Она возникает в области поражения, в зависимости от стадии болезни носит приступообразный или постоянный характер.
В результате патологии обменных процессов организм начинает накапливать мочевую кислоту, которая способствует формированию суставных наростов. Они, в свою очередь, и вызывают второстепенные признаки — кожные покровы становятся гиперемированными, появляется воспаление и отек.
Такие симптомы несут большую опасность для здоровья, поскольку:
- происходит постепенное разрушение суставных полостей;
- мочевина распространяется на соседние участки.
Рентген-диагностика
Рентгенологические признаки подагры выявляют посредством воздействия лучей на пораженный участок с выводом проекции на пленку или монитор компьютера. После проявления снимка врач может уточнить степень разрушения костной ткани.
На начальной стадии обнаруживают отек тканей, воспаление костного вещества, деструкцию кости. Как внутри, так и снаружи соединения может идти процесс разрушения и эрозии. Рентгенологические проявления локализованы по краю соединений.
Симптом “пробойника”
Его проявления заключаются в деформации кости большого пальца в области фаланги, размером от 5 мм. Признак обнаруживается в хронической стадии течения болезни. Через значительное время тофусы образуются не только в костной ткани, но и во внутренних органах. Их поверхность может изъязвляться с выделением белого вещества. «Пробойник» можно обнаружить именно с помощью рентген-аппарата.
Рентгенологические изменения суставов на разных стадиях подагры
Чтобы избежать получения ложных результатов, необходимо выполнять рекомендации специалиста непосредственно в ходе диагностики. Не следует накануне перегружать сустав чрезмерными физическими нагрузками.
В зависимости от степени развития патологии меняется не только клиническая картина, но и рентгенологические признаки. Описание стадий подагры по снимкам:
- I – на фоне уплотнения мягких тканей обнаруживаются крупные кисты в костной ткани;
- II – тофусы расположены возле сустава с мелкими эрозиями; ткани более плотные;
- II – в ткани откладывается известь; поверхность эрозий значительно увеличена.
В зависимости от стадии развития изменения на рентгенограмме характеризуются как умеренные и значительные.
Подагра
- Эпидемиология
- Патогенез
- Стадии:
- Локализация
- Морфология
- Дифференциальная диагностика
- Комментарии
Эпидемиология
Болезнь преобладает среди мужчин (20:1), первый приступ обычно возникает на 5-м десятке лет жизни, хотя начало заболевания возможно в любом возрасте, у женщин болезнь начинается в постменопаузе.
Патогенез
Гиперурикемия — отличительный признак заболевания. Отложение кристаллов уратов возникает в околосуставных мягких тканях, суставах и костях, вызывая воспаление и разрушение. Болезнь вызывает избыточная продукция мочевой кислоты или снижение почечной экскреции уратов.
Стадии:
- Асимптоматическая гиперурикемия.
- Острый подагрический артрит: моноартикулярные или полиартикулярные приступы, проявляющиеся болью, болезненностью и отеком, но обычно без рентгенографических изменений со стороны костей.
- Хроническая подагра с образованием тофусов: в конечном счете развивается более чем у половины пациентов с рецидивирующими острыми приступами.
Локализация
Типично моноартикулярное или асимметричное полиартикулярное поражение.
- стопы: наиболее характерно поражение I плюснефалангового сустава с эрозиями, часто расположенными на медиальной или дорсальной поверхности головки I плюсневой кости. Также могут поражаться другие плюснефаланговые, межфаланговые, предплюсне-плюсневые и межпредплюсневые суставы.
- кисти: чаще всего поражаются дистальные и проксимальные межфаланговые суставы, но пястно-фаланговые суставы и запястье также могут поражаться.
- локтевой сустав: двусторонний локтевой бурсит с эрозивными и пролиферативными изменениями в прилежащих участках локтевого отростка фактически являются патогномическими.
- коленные суставы.
- крестцово-подвздошные суставы
Морфология
Эрозии, вызванные тофусами, могут быть внутрисуставными, околосуставными или на значительном расстоянии от сустава и обычно окружены склерозированной границей, что дает перфорированный вид. Над эрозированным тофусом могут образовываться приподнятые костные спикулы, формируя признак «нависающего края», что обнаруживают почти в половине случаев и что крайне характерно. Пролиферация костной ткани иногда может вызывать булавовидное утолщение головок пястных и плюсневых костей и фаланг («грибовидные»), увеличение шиловидного отростка локтевой кости и утолщение диафизов. Тофусы типично выглядят как эксцентрические околосуставные, дольчатые мягкотканные образования, иногда содержащие кальцифицированные отложения.
А.Подагра. Четко определяемые эрозии с мелкими костными спикулами в сочетании с мягкотканным образованием в дистальном межфаланговом суставе. Типично отсутствие остеопороза и сужения суставной щели.
В. Подагра. Крупная эрозия с образованием костной ткани в значительном количестве по медиальной поверхности головки и шейки I плюсневой кости без вовлечения суставной поверхности прилежащего сустава. В других плюсневых костях и в области межфаланговых суставов большого пальца стопы только минимальные эрозивные/кистозные изменения.
А. Подагра. Крупный тофус (стрелки) со склерозированным краем в надколеннике. Сужение суставной щели с мелкими эрозиями и субхондральными кистами и реактивным склерозом в медиальном отделе коленного сустава.
В. Подагра. Четко отграниченные эрозии различного размера и крупные кисты с или без склерозированных краев в дистальной части большеберцовой кости, латеральной лодыжке и таранной кости.
Дифференциальная диагностика
- Внутрикостные кальцифицированные тофусы могут имитировать энхондромы в кисти.
- БОКДПК иногда сопровождается проявлением хондрокальциноза менисков коленного сустава, лобкового симфиза и треугольного хряща запястья.
- Остеонекроз — еще одно сопутствующее осложнение
Комментарии
Вторичная подагра редко приводит к рентгенографически видимой артропатии, сопровождает миелопролиферативные заболевания, являясь следствием их лечения, и хроническую почечную недостаточность.
Синдром Леша—Нихена: Х-сцепленная ферментная недостаточность метаболизма мочевой кислоты, проявляющаяся задержкой психического развития, сопровож дается самоампутацией (кончиков пальцев), подагрическими эрози ями и задержкой развития скелета.
Свинцовая подагра — осложнение хронического отравления свинцом, вызванное загрязнением алкогольных напитков.
Болезнь накопления гликогена I типа также может сопровождаться подагрическим артритом.
Рентгенологические признаки подагры
Проявлением начальных стадий подагры может служить диффузное уплотнение мягких тканей (отечность). Иногда находят воспалительный процесс костного вещества — транзиторный артрит. Во время болезни зачастую возникает деструкция кости пациента. Эрозия и разрушение могут происходить внутри и вне сустава. Рентгенологические проявления сперва проявляются по краю костей в виде раковины или скорлупки. Различают несколько рентген признаков, которые представлены в таблице:
| Стадия | Характеристики |
| I | Появление кист и тофусов (скопления уратов) |
| Уплотнение мягких тканей | |
| II | Формирование крупных кист рядом с суставом |
| Начальная эрозия суставных поверхностей | |
| III | Большие очаги эрозии, которые занимают треть сочленения |
| Разрушение кости | |
| Отложение кальция в мягких тканях |
Согласно статистике, рентгенологические изменения суставов, характерные для I-II стадий подагры, возникают в течение 9 лет. Необратимое разрушение формируется спустя 10—15 лет. При адекватной терапии и уменьшении инфильтрации суставов больного уратами могут значительно уменьшиться или даже вовсе пропасть «пробойники» и другие признаки разрушения кости на рентгенограмме. При своевременном распознавании подагры можно избежать превращения болезни в хроническую. Для исключения осложнений больным рекомендуется проконсультироваться и ревматолога и уролога.
Прогноз последствий подагры
Степень тяжести патологического процесса определяется индивидуальными провокационными факторами больного (нарушением обмена веществ, генетической предрасположенностью, тяжелыми сопутствующими соматическими заболеваниями).
Развитие вторичных осложнений на фоне длительного течения подагры, при отсутствии изначальных нарушений, можно приостановить в случае своевременно начатого лечения. Немаловажное значение при этом отведено соблюдению рекомендованного образа жизни и коррекции питания. В остальном многое зависит от общего состояния здоровья пациента.
Способы терапии
Лечение подагрического артрита голеностопного сустава проводится комплексно и включает в себя различные методики.
Медикаменты
Следует обратить внимание, что лечение больных подагрой в разные периоды различается.
Во время приступа артрита терапия направлена на:
- Обезболивание.
- Снижение уровня уратов в крови.
- Ликвидацию воспалительного процесса.
С этими целями применяются:
- Колхицин – растительный препарат, выводящий ураты из организма, а также снимающий болевой синдром. Для эффективности следует соблюдать схему приема: начиная с первого дня приступа, принимать от 2 до 8 таблеток в день в зависимости от рекомендации врача для каждого конкретного случая.
- Нестероидные ПВС (Вольтарен, Кеторол, Целекоксиб, Мелоксикам, Ибупрофен) снимают воспаление и боль.
- ГКС (Дексаметазон, Метипред, Триамцинолон).
Применение аспирина при подагрическом артрите запрещено!
В период ремиссии целью терапии подагры являются:
- Профилактика приступов. Достигается путем усиленного выведения пуринов из организма и снижения гиперурекемии.
- Лечение общих проявлений болезни вне суставов.
В межприступный период лечение проводится следующими группами препаратов:
- Средства, уменьшающие содержание пуринов в кровеносном русле. Сюда относятся:
- Аллопуринол.
- Тиопуринол.
- Фебуксостат.
Прием этих препаратов снижает частоту и интенсивность приступов подагрического артрита, способствует размягчению и рассасыванию тофусов при длительном непрерывном лечении. Лекарства этой группы принимаются длительным курсом, часто назначаются пожизненно.
- Урикозурические средства.
- Лозартан.
- Фулфлекс.
- Блемарен.
- Антуран.
- Цистон.
На фоне приема снижается канальцевая реабсорбция уратов, что приводит к увеличению их вывода из организма. Главное правило: поддержка суточного диуреза на уровне не менее 2 л, для чего в сутки выпивается около 3 л жидкости, основу которой должна составлять щелочная минералка либо обычная вода с добавлением соды.
- Комбинированные препараты.
- Алломарон.
- Пробенецид.
- Бензобромарон.
Диетотерапия
Правильное питание при поражении суставов подагрического характера играет едва ли не более важную роль, чем медикаментозное лечение. Без соблюдения диеты применение фармпрепаратов может быть абсолютно неэффективным.
При подагрическом артрите разрешается:
- Нежирное мясо, рыба, морепродукты, птица в виде запеченных и отварных блюд.
- Полезно употребление картофеля, моркови, тыквы, свеклы, кабачков.
- Молочные продукты.
- Умеренное количество круп.
- Куриное яйцо не более 1 штуки в день.
- Хлеб из ржаной, пшеничной муки и отрубей.
- Растительное и сливочное масло.
- Чай из трав, щелочные воды.
- Из сладостей: мед, пастила, варенье, зефир, мармелад.
- Фрукты: яблоки и цитрусовые.
Осложнения
При неправильном лечении или его отсутствии, нарушениях в диете подагрический артрит пагубно влияет на весь организм.
- Подагрическая почка – отложение солей в канальцах и клубочках почек, что чревато развитием почечной недостаточности.
- Мочекаменная болезнь, ведущая, в свою очередь, к:
- пиелонефриту;
- гидронефрозу;
- артериальной гипертонии.
- Образование тофусов в различных органах и тканях.
- Отложение солей в связках и сухожилиях, что может привести к их разрывам.
- Деформация конечностей.
- Затруднения в движениях.
- Нарушение функции хождения, особенно при пораженных суставах стоп, коленях.
Подагрический артрит стопы
Подагра представляет собой системное и прогрессирующее заболевание, которое характеризуется нарушением обмена веществ и отложением солей в суставах. В переводе с древнегреческого «подагра» означает «капкан, ловушку для ног», поскольку чаще всего первыми поражаются стопы.
Портрет типичного подагрика: мужчина средних лет, склонный к полноте и предпочитающий пищу, богатую пуринами – мясо, копчености, колбасные изделия, консервы и полуфабрикаты, алкогольные напитки. Чрезмерное употребление этих продуктов в значительной степени способствует образованию в крови мочевой кислоты, которая является конечным веществом пуринового обмена.
Микрокристаллы урата натрия в суставной полости – серьезный раздражитель, однако в течение долгого времени человек может не ощущать их присутствия. Под влиянием одного из провоцирующих факторов, к которым относится физическая нагрузка, стресс, голодание либо переедание вредных пуриновых продуктов, начинается подагрический приступ – основной симптом подагры.
Симптомы и проявления
Первые атаки болезни практически всегда кратковременны – приступы начинаются внезапно, преимущественно в ночное время. В подавляющем большинстве случаев воспаляется большой палец на одной или на обеих ногах. Несколько реже воспалительный процесс затрагивает большие пальцы рук, локтевой, коленный и голеностопный сустав, а в редких случаях – лучезапястное сочленение.
Лечение подагры стопы следует начинать как можно быстрее, так как со временем частота и интенсивность приступов будет нарастать. При этом болевой синдром, который испытывают пациенты, настолько сильный, что может заставить «залезть на стену».
Поврежденный сустав опухает, кожа вокруг него становится красной и горячей, и даже легкое прикосновение к больному месту невыносимо. При движениях боль усиливается, температура тела может повышаться, а общее состояние резко ухудшается – появляется сонливость и разбитость, пропадает аппетит, человек становится вялым и нервным.
Так продолжается несколько дней, потом приступ проходит, и пациент снова чувствует себя хорошо. Следующая вспышка заболевания может повториться через несколько недель, или даже месяцев. Но постепенно промежутки между приступами неизбежно сокращаются, а симптомы подагрического артрита стопы усиливаются.
Стоит отметить, что женщины переносят подагру значительно легче – это обусловлено особенностями их организма. Все дело в эстрогенах, которые способствуют быстрому выведению солей. Именно поэтому болезнь поражает женщин преимущественно старшего возраста, поскольку выработка эстрогенов со временем снижается.
Атипичные формы и их характеристики
По совокупности симптомов и степени их проявления подагрический артрит бывает нескольких форм:
- ревматоидноподобный – поражаются мелкие суставы кисти, включая лучезапястное сочленение;
- псевдофлегмонозный – ведущим симптомом является лихорадка, озноб и другие проявления общей интоксикации. Воспаляются одиночные суставы;
- подострый – болевой синдром и воспаление локализуется в области большого пальца стопы, клинические симптомы выражены умеренно;
- инфекционно-аллергический – развивается в 5% случаев и характеризуется поражением нескольких суставов. Признаки воспаления достаточно быстро регрессируют;
- периартритический – воспаляются сухожилия и суставные сумки ступней: патологический процесс затрагивает ахиллово сухожилие, нижнюю часть пяточной кости или первый плюснефаланговый сустав. По мере развития заболевания суставы деформируются, возникают костные разрастания. Симптомами периартритической формы подагры являются также скованность движений и хруст в колене и голеностопе, частичные вывихи пальцев. В дальнейшем может развиться так называемый подагрический статус, при котором заболевание приобретает хроническое течение. Происходит инфильтрация суставных тканей солями, в результате чего приступы практически не стихают. Из-за тяжелых обострений человек утрачивает двигательную способность;
- малосимптомный – клиническая симптоматика выражена очень слабо, что затрудняет диагностику. Данный тип подагры чаще всего встречается у женщин.
Прогрессирующая в течение нескольких лет подагра проявляется и такими специфическими признаками, как тофусы. Они представляют собой подагрические подкожные узелки, образованные скоплением солевых кристаллов. Тофусы могут возникать на пальцах рук и ног, локтях и предплечьях, голенях и бедрах, а также в области ушных раковин. Во время обострений подагры кристаллические образования нередко вскрываются, и их содержимое выходит наружу.
Диагностика
Для постановки диагноза нужно обратиться к ревматологу, который назначит все необходимые анализы и исследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- рентген суставов;
- анализ синовиальной жидкости путем взятия пункции из сустава;
- УЗИ почек.
Дифференциальная диагностика проводится с ревматоидным и реактивным артритом, остеоартрозом, псевдоподагрой и полисиндромным ревматизмом. Исключив эти заболевания, пациенту ставится диагноз «подагрический артрит».
Лечение
Лечение подагрического артрита всегда комплексное, и включает прием медикаментов, физиотерапию и соблюдение специальной низкопуриновой диеты. Лекарственные средства необходимы для купирования воспаления и болевого синдрома, а также для предотвращения новых приступов.
Цель лечения – снижение концентрации мочевой кислоты в крови и растворение образовавшихся кристаллов уратов.
Чтобы вывести излишки солей, назначаются урикозурические препараты – Пробенецид, Сульфинпиразон, Бензбромарон и др. Для растворения мочевых отложений рекомендуется прием таких препаратов, как Аллопуринол, Блемарен, Солуран, Уратоксидаза, Гепатокаталаза.
Если заболевание сопровождается скоплением жидкости в суставе, то делают пункционную эвакуацию содержимого. В отдельных случаях применяются эфферентные методы, чтобы лечить подагру. С помощью сеансов экстракорпоральной гемокоррекции, или ПОЭМК (плазмообмен экстракорпорально модифицированной аутоплазмой) очищают кровь от токсичных веществ и шлаков.
Показаниями для его проведения являются:
- отсутствие либо низкая эффективность препаратов, купирующих подагрические атаки;
- индивидуальная непереносимость лекарственных средств, назначаемых при подагре;
- частые рецидивы и тяжелые приступы;
- прогрессирующая нефропатия.
В ходе сеанса гемокоррекции у пациента забирается некоторое количество плазмы крови. После этого плазма подвергается специальной обработке вне организма, и кристаллы мочевой кислоты удаляются. Далее производится обратное вливание очищенной плазмы, и, таким образом, устраняется первопричина прогрессирования подагры.
Физиотерапевтические процедуры, эффективные при подагрическом артрите:
- ультрафиолетовое и теплолечение;
- фонофорез;
- ионофорез;
- рефлексо- и бальнеотерапия;
- массаж.
Особенности питания
Корректировка рациона является неотъемлемой частью лечения подагрического артрита. Вне зависимости от стадии и особенностей течения заболевания, из меню исключаются следующие продукты:
- мясо молодых животных и птиц;
- субпродукты – печень, почки, сердце, язык;
- жирная рыба и консервы;
- копчености;
- наваристые мясные и рыбные бульоны, супы;
- бобовые – фасоль, горох, чечевица;
- щавель, шпинат;
- сдобные хлебобулочные изделия;
- пшено;
- цветная капуста;
- крепкий чай, кофе, какао;
- клюква, инжир, малина;
- шоколад.
Основу питания при подагре должны составлять:
- овощные и молочные супы;
- каши;
- вареные яйца;
- кисломолочные продукты;
- фрукты, ягоды;
- мед, пастила, варенье;
- зелень.
Важным условием лечения является употребление достаточного количества воды – до 1.5 литров, если нет проблем с сердцем. Кроме этого, все блюда рекомендуется готовить на пару, варить или запекать.
Профилактические меры
Если диагностирована подагра, то человеку придется полностью пересмотреть свой образ жизни. Чтобы предупредить рецидивы болезни, нужно придерживаться следующих рекомендаций:
- не подвергать больной сустав нагрузкам и периодически фиксировать его в приподнятом положении. При возникновении боли прикладывать лед на 15-20 минут, пока боль не утихнет;
- Аспирин способен вызывать скачки уровня мочевой кислоты и усугублять симптоматику при подагре, поэтому в случае необходимости лучше заменить это лекарство другим НПВП;
- контролировать уровень мочевой кислоты, который не должен быть выше 60 мг/л;
- заниматься физкультурой необходимо всем пациентам с диагнозом «подагра» – умеренные физические нагрузки чрезвычайно полезны и значительно повышают эффективность консервативного лечения;
- анализ крови на содержание витаминов и минералов в организме покажет, каких элементов не хватает – их недостаток можно восполнить с помощью приема подходящего витаминно-минерального препарата. Особенно актуален для больных подагрой витамин С.
При своевременном обращении за медицинской помощью можно добиться хороших результатов лечения подагрического артрита стопы. А неукоснительное следование всем рекомендациям лечащего врача поможет избежать осложнений и рецидивов болезни. Не нужно забывать и о профилактических мерах, ведь предупредить приступ всегда проще, чем лечить.
Использованные источники:moyaspina.ru
КСС. Подагра. +
Подагра — проявление нарушений обмена пуринов, сопровождающихся повторными острыми артритами, отложением уратов в околосуставных мягких тканях и поражением почек, включая нефролитиаз, при обязательном повышении уровня уратов в крови (при рН 7,4 98 % мочевой кислоты находится в крови в виде мононатриевой соли).
Этиология и патогенез
Мочевая кислота образуется на заключительном этапе обмена пуринов при окислении пуриновых оснований экзогенного и эндогенного происхождения — гуанина, гипоксантина и аденина. Важную роль в регуляции синтеза мочевой кислоты играет внутриклеточное содержание 5-фосфорибозил-1-пирофосфата, а также активность ряда ферментов, участвующих в обмене пуринов. Депо мочевой кислоты в организме составляет примерно 1000 мг и ежедневно пополняется в основном благодаря синтезу нуклеопротеидов de novo (примерно 600 мг), а также поступлению их с пищей. Концентрация мочевой кислоты в жидкостях организма отражает баланс между скоростью ее продукции и выведения. 2/3 образующейся мочевой кислоты выделяется почками, 1/3 — через желудочно-кишечный тракт, где она разрушается бактериями. В норме в крови у мужчин концентрация уратов не превышает 0,07 г/л, у женщин — 0,06 г/л. Увеличение урикемии приводит к образованию перенасыщенного раствора и создает условия для выпадения кристаллов. Если уровень мочевой кислоты в крови постоянно превышает 0,10 г/л, то риск острой атаки подагры составляет 90 %. Для развития подагры имеет значение не только высокий уровень уратов в крови, но и снижение их растворимости, наблюдающееся при низких значениях рН и температуры (например, в области периферических суставов). Концентрация уратов в крови у мальчиков и девочек, не достигших полового созревания, одинаково низка — в среднем около 0,03-0,04 г/л. В последующем она возрастает, в большей степени у мужчин. У женщин уровень мочевой кислоты в крови увеличивается в период менопаузы. Полагают, что возрастные и половые различия урикемии обусловлены почечным клиренсом мочевой кислоты, на который оказывают влияние эстрогены и андрогены. По эпидемиологическим данным частота гиперурикемии в популяции составляет 2-18 %, а заболеваемость подагрой — 0,2-0,35 случаев на 1000 населения. Подагра развивается при продолжительном сохранении упорной гиперурикемии, поэтому чаще встречается у взрослых мужчин (пик заболеваемости в 50 лет). Гиперурикемия возникает в результате увеличения продукции мочевой кислоты и снижения ее экскреции. Причины гиперурикемии: 1. Повышение продукции мочевой кислоты: а) уменьшение активности гипоксантингуанинфосфорибозилтрансферазы (синдром Леша- Найхана); б) повышение активности 5-фосфорибозил-1-пирофосфатсинтетазы; в) неустановленные молекулярные нарушения; г) увеличение скорости кругооборота пуринов (лимфопролиферативные заболевания, миеломная болезнь, талассемия, гемолитические анемии, полицитемия и др.); д) недостаточность глюкозо-6-фосфатазы (гликогеноз I типа). 2. Снижение выведения мочевой кислоты: а) острая и хроническая почечная недостаточность; б) лекарственная терапия (тиазидовые диуретики и др.); в) хроническая интоксикация свинцом; г) повышение продукции молочной кислоты при употреблении алкоголя, интенсивной физической (мышечной) нагрузке, голодании; д) первичный гиперпаратиреоидизм; е) гипотиреоидизм. У определенного числа больных в развитии подагры играют роль оба механизма. При увеличении синтеза мочевой кислоты ее экскреция с мочой после 5-дневной диеты с ограничением пуринов превышает 600 мг в сутки. У большинства больных первичной подагрой причина гиперпродукции мочевой кислоты остается неизвестной, а развитие заболевания, по-видимому, контролируется различными генами. Редкими причинами гиперурикемии являются недостаточность гипоксантингуанинфосфорибозилтрансферазы (синдром Леша — Найхана) и повышенная активность 5-фосфорибозил-1-пирофосфатсинтетазы, которые наследуются сцепленно с Х-хромосомой. Вторичная гиперурикемия наблюдается при ускорении кругооборота нуклеиновых кислот у больных лимфопролиферативными заболеваниями, гемолитической анемией, истинной полицитемией, раком, талассемией и др. Особенно часто уровень мочевой кислоты в крови повышается при активном лечении больных лимфомой, лейкозами; гиперурикемия нередко выявляется при псориазе. Гиперурикемия часто является результатом уменьшения выведения мочевой кислоты почками вследствие уменьшения клубочковой фильтрации, повышения реабсорбции или снижения секреции в канальцах. Нарушение выведения мочевой кислоты может быть первичным и вторичным. Гиперурикемия осложняет лечение многими лекарственными веществами, прежде всего мочегонными средствами (особенно тиазидовыми), а также этамбутолом, производными салициловой кислоты, никотиновой кислотой и др. Экскреция мочевой кислоты снижается у больных ОПН и ХИН, хотя клинические проявления подагры у таких больных наблюдаются редко. Секрецию мочевой кислоты в канальцах угнетают органические кислоты, уровень которых повышается в организме при голодании, лактат-ацидозе, кетоацидозе. Определенное значение в развитии гиперурикемии имеет уменьшение объема внеклеточной жидкости (при кровотечении, надпочечниковой недостаточности, нефрогенном несахарном диабете) и другие механизмы.
Клиника
Хотя уровень мочевой кислоты в крови повышается уже в юношеском возрасте, однако клинические симптомы обычно появляются у мужчин в возрасте 40-50 лет. Развитию основных проявлений подагры предшествует длительная бессимптомная гиперурикемия, которую иногда обнаруживают случайно или при обследовании родственников больных подагрой. Г. А. Захарьин четко описал людей, у которых может развиться подагра — «хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающие и телесно недеятельные». Основное проявление подагры, давшее название этой болезни, — суставной синдром, прежде всего внезапно развивающийся острый артрит. Провоцирующими факторами являются прием алкоголя, переедание, травма (в том числе оперативные вмешательства), потеря жидкости (в бане, во время работы в жарком климате), прием мочегонных и других лекарственных средств, острые инфекции, инфаркт миокарда, голодание. Наиболее часто наблюдается моноартрит с поражением большого пальца стопы, реже — полиартрит с вовлечением голеностопных, коленных, локтевых, лучезапястных и других суставов. Особенностью подагрического артрита является резчайшая боль в суставе, которая появляется внезапно в ранние утренние часы («с пением петухов»). При осмотре пораженный сустав припухлый, имеется яркая гиперемия кожи вокруг него что симулирует рожистое или гнойное воспаление, особенно в связи с наличием лихорадки, лейкоцитоза, увеличения СОЭ. Острый подагрический артрит очень ярко описан крупнейшим английским клиницистом Т. Сиденхемом: «Боль подобна боли при вывихе… Затем появляется озноб, дрожь и небольшая лихорадка… Со временем боль нарастает, становится грызущей, давящей, сжимающей… Прикосновение постельного белья, сотрясение пола при ходьбе другого человека вызывает усиление болей. Ночь проходит в пытке, без сна, в метании». Симптомы острого воспаления обычно исчезают через несколько дней, реже — недель. В течение ближайшего года у большинства больных артрит рецидивирует, хотя возможны и длительные перерывы между приступами, в процесс вовлекаются новые суставы, постепенно развиваются их деформация и тугоподвижность. Рецидивирующие артриты нередко сопровождаются образованием тофусов — отложением уратов в околосуставных тканях, хрящах, синовиальной оболочке. В типичных случаях тофусы локализуются на ушных раковинах, локтевой поверхности предплечья, в области пяточного сухожилия. Тофусы похожи на ревматоидные узелки, однако в отличие от них могут изъязвляться, при этом выделяется мелоподобная пастообразная масса, содержащая мочевую кислоту. Иногда тофусы инфицируются. При длительном существовании тофусов развиваются необратимые изменения костной ткани — кистевидное разрежение и лизис. Хроническая подагра с тофусами нередко характеризуется сравнительно мягким течением и редкими приступами артрита. Рано начатое лечение заболевания не только препятствует образованию тофусов, но и способствует их обратному развитию. Прогноз чаще всего определяется наличием поражения почек — гиперурикемической нефропатии. До появления гемодиализа ХПН была причиной 25 % смертных случаев цри подагре. Выделяют несколько вариантов гиперурикемической нефропатии: 1) острая уратная; 2) хроническая уратная; 3) нефролитиаз. Острая уратная нефропатии развивается при внезапном массивном поступлении уратов в кровь, которое приводит к выпадению их в канальцах и даже мочеточниках. Обструкция канальцев сопровождается ОПН. В отличие от ОПН другой природы при острой уратной нефропатии гиперурикемия сочетается с гиперурикозурией. Острая уратная нефропатия нередко осложняет активную химиотерапию лейкозов (синдром «распада опухоли»), наблюдается после тяжелой физической нагрузки, при рабдомиолизе. Хроническая уратная нефропатия характеризуется прогрессирующим поражением интерстициальной ткани почек в результате отложения кристаллов уратов — микротофусов. Основные симптомы — небольшая протеинурия, микрогематурия и снижение концентрационной функции почек, наблюдающееся задолго до появления азотемии. Со временем развивается прогрессирующая ХПН. Следует учитывать, что гиперурикемия и гиперурикозурия могут вызвать функциональные и структурные изменения в почках и при отсутствии других клинических проявлений подагры. Определенную роль в повреждении интерстициальной ткани почек играют иммунные нарушения — активация антигенных свойств базальной мембраны канальцев. Выделение группы больных интерстициальным нефритом или латентным гломерулонефритом, сопровождающихся нарушением пуринового обмена, имеет несомненное практическое значение для выработки рациональных подходов к лечению. Камни в почках образуются у 20 % больных подагрой в результате повышенной экскреции мочевой кислоты с мочой. Развитию нефролитиаза спбсобствует высокая кислотность мочи. При наличии экскреции мочевой кислоты более 1100 мг/сут частота нефролитиаза достигает 50 %. При подагре учащаются также случаи образования камней, содержащих кальций. Подагра нередко сочетается с ожирением, артериальной гипертензией, дислипидемией, ИБС.
Диагноз и дифференциальный диагноз
При наличии приступов острого артрита, тофусов и нефролитиаза у тучного мужчины среднего возраста заподозрить подагру нетрудно. Течение хронического подагрического артрита может напоминать таковое при РА. Основное значение в диагностике имеет выявление гипериурикемии. Следует определять также суточную экскрецию мочевой кислоты, которая может быть как сниженной, так и повышенной. При остром подагрическом артрите в синовиальной жидкости обнаруживают кристаллы уратов. Диагностическое значение имеет также эффективность колхицина, действие которого при подагрическом артрите сравнивают с действием нитроглицерина при стенокардии.
Другие методы диагностики заболевания
Комплексный подход в подтверждении подагры выражается в назначении следующих лабораторных и инструментальных исследований:
- общего и биохимического анализа крови;
- пункции околосуставной жидкости;
- биопсии;
- УЗИ;
- анализа мочи.
На усмотрение врача может быть назначена компьютерная и магнитно-резонансная томография.
Акцент на определенные способы диагностики осуществляет врач-ревматолог, основываясь на симптомах заболевания.
Способы лечения
Терапевтический подход определяется степенью поражения, возрастом пациента и наличием способствующих заболеваний.
Окончательная программа лечения формируется из результатов диагностики, больному назначают специальные клинические и инструментальные исследования. Затем составляется план терапии.
Для подавления признаков подагрического артрита пациентам прописывают лекарственные средства, корректируют питание и разрешают использовать народные методы.
Исход болезни во многом зависит от своевременности лечения, образа жизни и соблюдения врачебных предписаний.
Медикаментозная терапия
Артрит лечится медикаментами
Один из методов лечения подагры голеностопного сустава – прием лекарственных препаратов, которые назначает врач. Их главная цель – уменьшение частоты приступов, облегчение симптомов, предупреждение развития осложнений.
Лекарства помогают снимать болезненность, понижают концентрацию мочевины, выводя ее из организма, укрепляют иммунитет.
Результативные препараты:
- Нестероидные противовоспалительные средства — обеспечивают облегчение клинической картины, успешно борются с приступами боли и снимают воспаление, отечность. Для быстрого купирования болезненных ощущений прибегают к инъекциям, потом можно перейти на таблетки. НПВС применяются только по назначению врача, поскольку имеют противопоказания и побочные явления (Индометацин, Ибупрофен, Диклофенак).
- Стероидные гормональные препараты — оказывают мощное терапевтическое воздействие, поэтому применять их следует крайне осторожно и только под контролем врача. Они имеют множество побочных явлений и показаны не всем. Выпускаются в виде мазей, таблеток и инъекций (Метилпреднизалон, Кетазон, Бетаметазон).
- Лекарства для понижения уровня мочевины и выведения ее из организма. Выделяют 3 класса препаратов: урикодепрессивные, урикозурические и лекарства смешанного типа. Все они имеют общее назначение и помогают бороться с симптомами и последствиями подагрического поражения (Аллопуринол, Сульфинпиразол, Алломарон и другие).
Народная медицина
Народная медицина дополняет лечение подагрического артрита
Лечиться от артрита голеностопного сустава подагрического типа можно в домашних условиях. Народная медицина предлагает множество способов и универсальных рецептов, которые широко используются в терапевтических целях:
- Ванночки — помогают бороться с воспалительными процессами, снижают отечность и болевые приступы. Для приготовления подходят ромашка, календула, шалфей. Любую траву нужно залить кипятком из расчета 1 ст. л. на 1 л воды, добавить ложку соли и дать настояться. Для достижения заметных результатов рекомендуется ежедневно держать ноги в таком отваре.
- Лист лавра — содействует ускоренному выздоровлению, особенно на начальном этапе. Из приправы делают отвар: горсть листьев с водой кипятят 5 минут, после укутывают теплым полотенцем и настаивают 3 часа в темном месте. Настой нужно пить понемногу в течение дня.
- Горчица — обладает сильным согревающим действием. Эффективна при дегенеративном разрушении не только голеностопа, но и других суставов. Используется в виде компресса на ночь. Для его приготовления понадобится горчица, мед и сода. Ингредиенты смешиваются в одинаковой пропорции и наносятся на пораженную область. Сверху накрывается полиэтиленом и фиксируется бинтом на ночь. Длительность курса составляет 14 дней.
- Втирание животного жира в область пораженного сустава. Для таких целей используют соленое свиное, говяжье сало.
При регулярном применении наблюдаются заметные улучшения, снижается болезненность.
Общие методы диагностики
Пациентам с подозрением на подагру рекомендована консультация ревматолога и уролога
При появлении болей в суставах необходимо сразу обращаться за помощью к специалисту. Подобными заболеваниями занимаются врачи разных специализаций. С жалобами на дискомфорт в суставах принято идти на прием к терапевту, нефрологу, гепатологу или ревматологу. Последний вариант считается более оптимальным.
Чтобы понимать, что именно беспокоит пациента, ему в первую очередь необходимо пройти полноценное обследование в клинике. Направление на диагностические процедуры выписывается врачом, у которого он наблюдается. Потребуется сдача нескольких видов анализов:
- При подозрении на подагрический артрит нужно сдать анализ мочи. В случае наличия поражения сустава в образце будет обнаружено повышенное содержание уратов. К тому же в периоды обострения патологии урина приобретает бурый цвет. Присутствие большого объема мочевой кислоты подтверждает течение у больного подагры. Еще одним явным признаком болезни является повышенная кислотность.
- Общий анализ крови тоже относится к числу обязательных диагностических мероприятий. В периоды обострения в образце выявляют ускоренное оседание эритроцитов. Также наблюдается повышение количества лейкоцитов. Все эти результаты указывают на развитие в организме человека острого воспалительного процесса, с которым требуется бороться. Результаты анализа крови не меняются в периоды между эксцессами.
- Биохимический анализ мочи позволяет выявить присутствие повышенного количества мочевой кислоты. Если ее содержание в норме, то почки работают правильно. Повышенный или пониженный объем данного вещества свидетельствует о сбоях со стороны данного органа.
- Анализ на содержание мочевой кислоты в крови необходимо делать до начала терапии и по ее завершении. Показатели в результате не должны превышать допустимые нормы. У женщин он равна 360 мкмоль/л, а у мужчин – 420 мкмоль/л.
- При обострении подагры у человека в несколько раз увеличивается количество С-реактивного белка. Для проверки его содержания требуется провести ревматоидные пробы. С их помощью удается определить ревмофактор, который позволяет исключить развитие у больного других заболеваний с похожей симптоматикой.
- К числу желательных диагностических мероприятий относятся анализы тофусов и синовиальной жидкости. Их назначают исключительно в крайних случаях.
- Одной из самых важных процедур при подагрических симптомах является рентгенологическое исследование. Благодаря ему становится ясна вся картина болезни суставов. Рентген пораженного подагрическим артритом сустава помогает определить наличие в сочленении патологических изменений, которые вызваны образованиями из кристаллов солей. В случае подагры хронического характера на снимке будут хорошо заметны светлые пятна, указывающие на места поражения.
Рентгенологическое исследование подагры
На рентгеновских снимках при подагре на ранних стадиях можно обнаружить преходящий остеопороз.
Локализация очагов заболевания
Заболевание дебютирует чаще всего с приступа подагрического артрита, возникающего на фоне полного благополучия. Клинически он проявляется выраженным болевым синдромом в I плюснефаланговом суставе на фоне его припухания и покраснения. В дальнейшем быстро присоединяются все симптомы воспалительного процесса. Длительность приступа составляет 5-6 дней. В последующие разы поражается все большее количество суставов рук и ног (голеностоп, плечевой отдел).
Для первого раза характерна атипичная локализация: поражаются локтевой и коленный сустав, мелкие соединения. При этом большой палец вовлечен в патологический процесс у 60% больных. Формы заболевания:
- ревматоидная со спецификой вовлечения суставов кистей или одного-двух крупных (голеностоп);
- псевдофлегмонозный тип выражается моноартритом крупного или среднего сустава;
- полиартрит;
- подострая форма;
- астенический вид протекает поражением мелких суставов без их припухлости;
- периартритная форма локализована в сухожилиях и синовиальных сумках (чаще всего в пятке).
Из-за такого разнообразия форм диагностика подагры затруднена на начальном ее проявлении.
Длительное течение характеризуется образованием тофусов, вторичными осложнениями почек и суставным синдромом. В большинстве случаев, если от начала развития прошло не более 5 лет, в период ремиссии все симптомы стихают. В дальнейшем поражаются нижние конечности, иногда даже позвоночник. Соединения бедра редко затронуты. Одновременно воспаляются сухожилия (чаще бурсы локтевого отростка).
Локализация вовлеченных суставов полностью зависит от течения заболевания.
https://youtu.be/7Es5PQohUl8
Самым первым поражается I плюснефаланговый сустав, затем другие мелкие сочленения стоп, далее кисти, локти и колени. В дальнейшем проявляются признаки вторичного остеоартроза, способствующие усилению деформации суставов.
Через 6 лет от начала заболевания под кожей образуются узлы различного размера. Они могут располагаться отдельно или сливаться и локализоваться за ушами, в области коленей и локтей, на стопах и руках. Реже тофусы образуются на лице.
Рентгенография как метод диагностики
Рентгенодиагностика суставов показательна в случае хронического течения заболевания. Характерные признаки подагры – это сужение соединительной щели из-за разрушения хрящевой ткани, образование «пробойников», эрозия поверхностей в результате вскрытия тофусов. Кроме того, на снимке отражается уплотнение тканей вокруг сустава.
Метод чаще применяется в качестве диагностического критерия не ранее чем через 5 лет от начала заболевания. В других случаях он менее информативен.
Рентген при подагре
Подагра — заболевание, при котором в суставах откладываются соли мочевой кислоты. Самый распространенный метод диагностики отклонения — рентген. С его помощью можно выявить деструкционный процесс в хряще, например, симптом «пробойника», характеризующийся формированием числа узелковых образований (тофусов), и другие дефекты костей. Большинство признаков подагры проявляется на рентгеновских снимках.
Подагрический артрит верхних конечностей имеет похожие симптомы с ревматоидным артритом, поэтому эти заболевания трудно различить.
Подагра: в чем причины и какие симптомы?
Подагрический артрит возникает в случае:
- нарушения обмена пуриновых оснований, которое связано с излишним употреблением продуктов, содержащих пурин;
- генетической склонности к заболеванию;
- наличия у пациента сердечной недостаточности, гемобластоза, гормональных патологий;
- сбоя в работе выделительной системы.
Подагра проявляется в форме внезапных острых атак, которые происходят на протяжении 3—10-ти дней, а потом внезапно исчезают. Их возникновение провоцируется:
- травмами суставов;
- инфекциями;
- употреблением алкоголя, жирного и жареного;
- переохлаждениями.
При подагре температура в основном повышается в ночное время.
Чаще заболевание дает о себе знать в ночное время суток. При отклонении имеет место такая симптоматика:
- болевые ощущения в поврежденном суставе;
- высокая температура: 38—39 градусов Цельсия;
- отек на месте сустава приобретает синий оттенок.
Вернуться к оглавлению
Рентген как один из методов диагностики
Рентгеновские снимки помогают точно определить вид заболевания. Этот тип диагностирования является одним из самых точных, так как никакой другой метод не способен дать конкретную классификацию недуга. Например, во время обострения резко снижается уровень уратов — они все уходят в больной сустав, поэтому анализ крови уже не может определить подагру.
Рентгенологические признаки подагры
Главный признак, помогающий подтвердить подагрический артрит — «симптом пробойника». На рентгене такая патология выглядит, как кистозное формирование, располагающееся на краю кости с четкими границы. Чем больше включений кальция в новообразованиях, тем они лучше видны на снимках. Эта методика диагностирования выделяет и другие рентгенологические признаки:
- расширение сустава за счет отложения мочевой кислоты;
- изменения концевых участков костей.
Вернуться к оглавлению
Другие способы подтверждения диагноза
Для выявления подагры также проводится анализ крови, который определяет количество мочевой кислоты, присутствие альфа-2-глобулина, фибриногена и С-реактивного белка. Лабораторный метод исследования эффективен только при отсутствии ухудшения. В противном случае анализ не сможет выявить присутствие кристаллов уратов в крови, ведь они все уйдут в пораженный сустав.
Использованные источники:etosustav.ru
Подагра — болезнь любителей хорошей жизни?
Ни одно воспалительное заболевание суставов не привязано так тесно к нашему образу жизни, как подагра. Мало того — у этой болезни самое простое и одновременно сложное лечение. Если б не огромное количество врачебных ошибок, причина которых в игнорировании некоторых важных компонентов биохимического анализа крови, то лечение подагрического артрита не составило бы никакого труда. В прошлые века подагра считалась знаком избранности, так как поесть хорошо тогда могли лишь знатные вельможи.
Подагрический артрит: лечение и симптомы
Кто подвержен опасности заболеть
Сегодня подагру называют болезнью тучных людей и любителей хорошо покушать. Болеют ею в основном мужчины, и это неспроста:
Именно мужчины чаше предпочитают в питании красное мясо, копченную рыбу, алкоголь, в особенности пиво, содержащее в себе ксантин и гуанозин — продуктами распада этих соединений являются те самые злосчастные пурины, в результате обмена которых и образуется мочевая кислота.
Повышенное содержание мочевой кислоты в крови — это гиперурикемия
Однако это не значит, что женщины не болеют подагрой: пожилой возраст женщины сопровождается, как правило, гормональными нарушениями, которые могут спровоцировать подагрический артрит.
К этому приплюсовывается гиподинамия, резко замедляющая обмен веществ — и вот в крови происходит накопление мочевой кислоты
Факторы, способствующие развитию подагры
Провоцирующими факторами подагры могут также стать:
- Прием диуретиков в лечении гипертонии
- Противоопухолевая терапия
- Аутоиммунные заболевания
- Почечная недостаточность
- Гликогеноз
- Генетическая предрасположенность
- Стрессы
Наличие предков по прямой линии больных подагрой не означает неизбежность заболевания — всего на всего нужно следить за своим образом жизни:
- не допускать переедания и наличия в меню вредных продуктов
- не злоупотреблять алкоголем
- избегать стрессы и заниматься спортом
Как развивается подагрический артрит
Плохо то, что мочевая кислота нерастворима ни в воде, ни спирте, ни эфире. Она подвержена растворению в щелочных растворах, серной горячей кислоте и глицерине
То, что постоянно находится в крови, неизбежно кристаллизуется, и далее процесс протекает по стадиям:
- Мочевая кислота выпадает в осадок в виде солей уратов
- Соли уратов начинают откладываться на хрящевой гиалиновой поверхности
- Сустав естественно рано или поздно реагирует воспалением — этот реактивный ответ и называется подагрическим артритом
- Такая воспалительная реакция может появиться не сразу — и подагра долго не проявляет себя никакими внешними признаками и симптомами
- Если единственный симптом подагры — гиперурикемия, такая стадия заболевания называется скрытой (латентной)
Первая манифестация болезни проявляется в виде приступа — начинается острый подагрический артрит
- На поздней стадии начинаются разрушения, опухолеподобные разрастания в области суставов и отложение камней в мочеточниках и почечных лоханках
Первые признаки заболевания
- Острый подагрический артрит начинается внезапно с приступа сильной, порой невыносимой боли: малейшее прикосновение к месту поражения, попытки двигаться доставляют страдания
- Обычно приступ начинается ночью
- Пораженный сустав распухает, кожа над ним становится багрово-красной и на ощупь горячей
- В 90% случаев поражается один сустав большого пальца стопы, но также могут воспалиться и другие сустава На фото — пример подагры пальцев стопы:
- Реже поражаются суставы кистей рук, голеностопа, коленные, локтевые, лучезапястные суставы
- Через три-четыре дня обострение бесследно проходит
- Спустя какое-то время приступ вновь повторяется
Чередование внезапных приступов с временным облегчением, удлинение каждого последующего приступа и сокращение интервалов между фазами обострения — все это признаки развития подагры
Симптомы хронического подагрического артрита
В заключительной стадии боль практически уже не отступает — констатируется хронический подагрический артрит.
Симптомы хронической подагры проявляются:
- В полном разрушении гиалинового хряща
- Кожных околосуставных разрастаниях (тофусах) На фото — подагрические тофусы:
- Образовании так называемых пробойников — полостей в костных эпифизах
- И пробойники, и подкожные тофусы заполнены солями уратов — этим и объясняется беловатый цвет кожи над узлами. При вскрытии или прорыве тофуса внутри него обнаруживается белая кашеобразная масса На фото — подагра со вскрытием тофуса:
Узелки-тофусы образуются не только под кожей над больным суставом, но и на ушных раковинах.
Развитие мочекаменной болезни и пиелонефрита — это признаки того, что подагра уже сильно запущена
Симптомы женской подагры проявляются более мягко:
- Острые приступы редки
- Хроническая ноющая боль чаще всего в колене или голеностопе
- Реже происходит образование тофусов и пробойников
Причина врачебных ошибок
Симптомы подагры очень часто принимают за артроз, особенно при диагностике заболевания у женщин:
Полбеды, если проводится неправильное консервативное лечение с последующими неверными рекомендациями «коллагенового» питания — диеты со студнями и наваристыми мясными бульонами, убийственными при подагре.
Гораздо хуже, когда, констатировав полное разрушение сустава, горе-врачи предлагают дорогостоящее и абсолютно бесполезное эндопротезирование: ураты мочевой кислоты после этой операции с удовольствием принимаются за оставшиеся здоровые суставы.
Подагру большого пальца стопы хирурги могут, не задумываясь, принять за гангрену и, отчекрыжив палец, позже с удивлением цокают языком: Эка быстро идет процесс! — вот и на другой палец пошло…
А всего-то надо было — проверить уровень мочевой кислоты в крови.
Самое удивительное, что даже имеющийся анализ с зашкаливающим в два раза показателем по содержанию мочевой кислоты не очень отягощает разум некоторых «специалистов».
Другая сложность диагностики подагрической болезни — взятие биохимического анализа во время острого приступа:
- В период обострения подагры концентрация кристаллов уратов повышается именно в больном суставе, а в крови уровень мочевой кислоты может быть в пределах нормы
- Для исключения врачебной ошибки нужно повторно сдавать анализ в интервалах между приступами
Как лечить подагрический артрит
Если лечение ведется правильно, то подагрическую болезнь можно полностью вылечить.
Медикаментозное лечение
Медикаментозное лечение ведется при помощи следующих препаратов:
- Во время острого приступа в течение трех — семи дней применяются колхицин — препарат, используемый конкретно для лечения подагры
- Допустим также прием обычных НПВС: ибупрофена, индометацина, мовалиса, нимесила и т. д.
- На протяжении нескольких месяцев или даже лет проводится терапия с целью уменьшения содержания мочевой кислоты в крови — в этих целях применяется аллопуринол или зелорик
- Для выведения солей уратов вместе с мочой используют пробенецид, этебенецид, сулфинпиразон
- В целях разрушения имеющихся кристаллов моноуратов назначается препарат урикозим
Для препаратов группы пробенецида и урикозима имеются серьезные противопоказания:
- Нефропатии
- Почечная недостаточность
- Серьезные патологии почек
Поэтому данные препараты не считаются основными в лечения подагры.
Диета — важное условие излечения подагры
Любое медикаментозное лечение не принесет свои плоды, если больной не проявит волю и не умерит (в прямом смысле) свой аппетит
К сожалению, есть рабы желудка, которые даже под страхом смерти неспособны отказаться от своих пристрастий. Для таких лечение подагры очень тяжело: они беспрестанно (от приступа к приступу) вынуждены принимать аллопуринол, который умудряются заедать сочными бифштексами и запивать пивом.
Иным же аскетам в плане питания для излечения болезни достаточно одного курса приема лекарств.
Вот почему лечение подагры и легко, и тяжело — все зависит от привязки к конкретному человеку.
На рисунке ниже — таблица с разрешенными и нерекомендуемыми продуктами:
Специальные диеты при подагре — в конце статьи.
Профилактика
Мероприятия направлены на предотвращение заболевания и предупреждение обострений при уже выявленной болезни.
- Правильное питание:
- Сбалансированное, рациональное и полноценное.
- Ограничение жирной, жареной пищи, исключение алкоголя.
- Нормализация массы тела.
- Ведение здорового и активного образа жизни.
- Избегание переохлаждений.
- Учет возможных рисков при наличии артрита у родственников.
- Ограничение продуктов, содержащих большое количество пуринов.
- Употребление достаточного количества жидкости.
Поражение суставов подагрой – тяжелое заболевание, могущее привести к инвалидности и даже смерти. Но вместе с тем можно улучшить свое состояние, а в первой стадии даже вылечиться, просто пересмотрев свой образ жизни и соблюдая специальную диету.
Медикаменты, народная медицина, лечебная физкультура, соблюдение назначенных предписаний врача помогут вам выздороветь и жить полноценной жизнью.
Симптомы
Подагра голеностопного сустава проходит в виде атак, сменяющихся ремиссией.
Наиболее часто приступ артрита развивается ночью. Проявляется в виде нарастающей боли, вскоре становящейся нестерпимой, грызущей, выворачивающей. Сустав выглядит сильно отекшим, гиперемированным, движение в нем резко ограничено, малейшее прикосновение вызывает острую боль.
Возможно повышение температуры тела. К утру и в течение дня больному становится легче, но к вечеру все повторяется снова. В общей сложности возникающая атака длится около недели. Приступу артрита часто предшествует употребление алкогольных напитков, жирной мясной пищи.
Заболевание протекает по стадиям:
- Преморбидная. Развивается гиперурекемия без поражения органов. В этом периоде характерно появление:
- общей слабости;
- зуда кожных покровов;
- нарушения функции кишечника (запоры);
- потливости.
- Интерметтирующая. Начало формирования отложений уратов в суставах либо в почечных канальцах, что случается реже. Заболевание характеризуется редкими приступами подагры и длительными ремиссиями.
- Хроническая. В области суставов образуются тофусы – скопления кислоты (мочевой). От предыдущей стадии отличается развитием мочекаменной болезни. Признаки:
- Изменение цвета кожных покровов в области сустава.
- Ограничивается подвижность больной ноги.
- Происходит деформация сустава.
- В органах мочевыводящей системы образуются конкременты.
Признаки заболевания
Подагрический артрит сложно диагностировать на ранних стадиях течения болезни, ее симптомы часто бывают схожи с характерными признаками других заболеваний. Начальная стадия протекает бессимптомно, рентгеновские исследования будут малоинформативны. При появлении болевых ощущений в суставах назначается ряд анализов. Для определения подагры используют такие обследования:
- общий анализ мочи;
- исследование концентрации мочевой кислоты;
- общее и биохимическое изучение крови;
- пункция воспаленного сустава;
- изучение содержимого тофусов;
- УЗИ сочленений;
- КТ, МРТ и сцинтиграфия при смазанной клинической картине.
Что показывает рентген при подагре
На рентгеновских снимках хорошо видны проявления такого артрита. На рентгенограммах специалист распознает места, где присутствует скопление кристаллов солей. Поэтому при появлении симптомов данного заболевания врач в первую очередь отправляет больного на прохождение такого обследования. Оно дает понять, действительно ли присутствуют признаки подагры, а не другой суставной патологии.
Основная суть диагностической процедуры заключается в поглощении тканями пораженной зоны лучей. В дальнейшем эта область проецируется на пленке или мониторе компьютера. Полученная информация обрабатывается врачом. На основе сделанных выводов он может судить о текущем состоянии пациента и подобрать для него оптимальное лечение.
Рентгеновские снимки помогают выяснить степень разрушения костных структур при подагре.
Рентгенологические признаки подагры
Рентгеновские снимки помогают точно определить вид заболевания, этот тип диагностирования является одним из самых точных
Определить артрит на ранних стадиях развития помогает характерная для болезни отечность мягких тканей. Не исключается развитие воспаления костного вещества. Из-за активного течения заболевания случается деструкция костей. Разрушительные процессы могут происходить и внутри сустава, и за его пределами.
Рентгеновские проявления суставного заболевания в первую очередь наблюдаются по краям костных структур. Они приобретают вид своеобразной раковины или скорлупы. Существует целая классификация стадий по признакам подагры, которые можно увидеть на рентгене:
- Первая стадия. В пораженном месте формируются кисты и скопления уратов. Наблюдается уплотнение мягких тканей.
- Вторая стадия. В области сустава образуются характерные для патологии крупные по размеру кисты. Также начинаются эрозивные процессы на поверхности сочленения.
- Третья стадия. Ткани подвергаются сильной эрозии. Она может занимать около трети всего сустава. В результате этого происходит частичное разрушение кости и отложение в пустых полостях кристаллов солей.
Рентгенологические изменения обычно наблюдают при течении 1-й и 2-й стадии подагрического артрита. Они образуются на протяжении 9 лет. Примерно через 10-15 лет в области сустава происходят необратимые разрушения. Если пациент своевременно начнет правильно лечить свое заболевание, то ему удастся избежать негативных последствий и серьезных осложнений, которые даже могут привести к инвалидности.
Своевременное распознавание патологического процесса в суставе помогает в короткие сроки одержать победу над болезнью и предупредить ее переход в хроническую форму.
Узнав свой диагноз, категорически запрещается пытаться справиться с ним при помощи методов нетрадиционной медицины. При подагре требуется грамотно подобранное медикаментозное лечение.
https://youtu.be/sAlA1ZYNRHo








